妊娠期急性肾损伤:边答题,边学习
AJKD期刊近日发表了一篇文章,结合病例对妊娠期高血压和急性肾损伤进行了总结概述,小编整理如下,供大家参考。
AJKD期刊近日发表了一篇文章,结合病例对妊娠期高血压和急性肾损伤进行了总结概述,小编整理如下,供大家参考。
病例介绍
患者女,25岁,因意识混乱、弥漫性腹痛、阴道少量出血入住急诊科;妊娠26周。近期诊断为妊娠 ,行胰岛素治疗。妊娠史:自然分娩一次,无异常。无高血压、 或肾脏疾病家族史。
一般检查:意识模糊,血压(BP)190/120 mmHg,无局灶性神经功能缺损、心律失常、杂音、青紫瘀斑。眼底检查显示高血压视网膜病变2级。实验室检查:总白细胞计数:4.2×103/μL,血红蛋白:9 g/dL,血小板计数:76×103/μL,血肌酐:2.4 mg/dL(估计肾小球滤过率22 mL/min/1.73m2),乳酸脱氢酶:245 U/L,总胆红素:1.4 mg/dL,天冬氨酸转氨酶:30 U/L,丙氨酸转氨酶:39 U/L。尿液分析:8-10个红细胞/高倍视野,无管型;尿蛋白肌酐比300 mg/g。脓毒症检查阴性,腹部超声显示胎盘早剥,胎儿宫内死亡。紧急行手术终止妊娠,术中患者出血导致低血压,行大量输血。术后无尿性急性肾损伤(AKI)立即给予透析治疗纠正肺水肿、高钾血症。
术后四周,患者仍然无尿伴不可控制高血压和肺水肿,需血液透析和服用间歇性肠外降压药治疗。
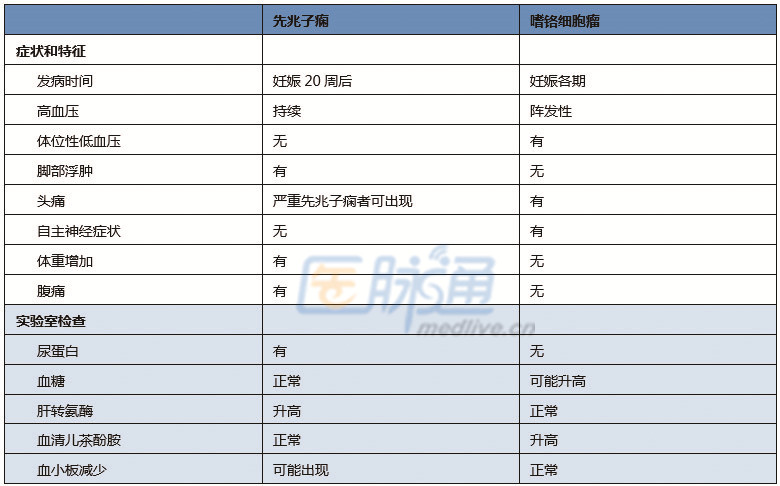
妊娠高血压的分类?
妊娠高血压可分为:先兆子痫-子痫、慢性高血压、慢性高血压合并先兆子痫和妊娠高血压4类。
先兆子痫指妊娠20周后新发高血压(BP≥140/90 mmHg),且尿蛋白排泄> 300 mg/d或尿蛋白肌酐比> 300 mg/g。子痫是先兆子痫的严重临床表现,主要特征为抽搐。慢性高血压指妊娠前或妊娠20周前BP≥140/90 mmHg。高血压并发先兆子痫时,称为慢性高血压合并先兆子痫。妊娠期高血压指妊娠20周后新发高血压,BP≥140/90 mmHg,无蛋白尿,分娩后可恢复正常。
妊娠相关性AKI病因?
妊娠期溶质清除率、血容量增加,现有的AKI定义共识不足以诊断妊娠相关性AKI。通常根据病史、体格检查、尿液分析和影像学检查以确定妊娠AKI肾前性、肾性和肾后性原因。
现有的文献报道,发展中国家妊娠AKI的发生率为1/50,主要原因为脓毒症和低血压。发达国家妊娠AKI的发生率为1/18,000,主要原因为妊娠期高血压和血栓性微血管病。
接下来需做什么检查?
妊娠AKI高危患者,临床医生须进行全面的临床评估、影像学、生化和血清学检查。无尿性AKI需先确定是由肾前性、肾性还是肾后性原因所致。排除导致无尿的主要原因,如梗阻、血栓性微血管病变、快速进展性肾小球肾炎、双侧肾皮质坏死、双侧肾血管血栓形成有益于确诊。部分患者还需进行肾活检。
终止妊娠后4周,持续透析治疗,多次出现自主神经症状。因高血压不可控制且多次出现肺水肿,考虑肾性高血压。肾脏超声显示左上腹4×5 cm肿块,其他无明显异常。血浆甲氧基肾上腺素显著升高,1,223 pg/mL,提示嗜铬细胞瘤。妊娠期嗜铬细胞瘤极为罕见,早期诊断是保证孕妇和胎儿安全的关键。狼疮、抗磷脂抗体综合征、硬皮病检查阴性。嗜铬细胞瘤和先兆子痫的区别见下表。
该患者如何治疗?
根据嗜铬细胞肿瘤的标准治疗方法调整降压药;间歇性血液透析治疗AKI;给予胰岛素控制血糖水平。BP控制良好时行手术切除(图1)和开放式活检。术后血压、血糖水平正常,停用降压药和胰岛素。切除手术后4周,患者尿量逐渐改善,血肌酐恢复至1.6 mg/dL(估计肾小球滤过率:35 mL/min/1.73 m2)。肿瘤组织病理学检查未见非典型性有丝分裂像(图1A),嗜铬粒蛋白和突触素检查阳性,证实嗜铬细胞瘤(图1B)。肾活检显示肾小球缺血伴毛细血管收缩、基底膜皱褶、红细胞碎片—提示血栓性微血管病变(图1A),以及动脉纤维增生和狭窄(图2B)。
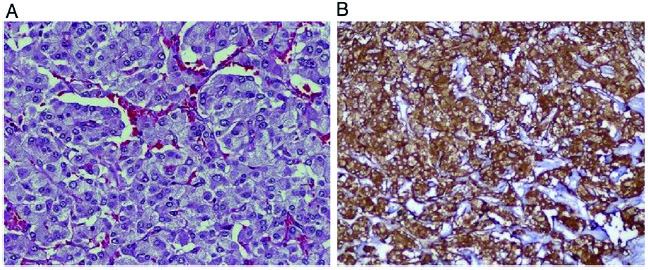
组织病理学检查;(A)HE染色,放大倍数×400;(B)嗜铬蛋白阳性,放大倍数×400
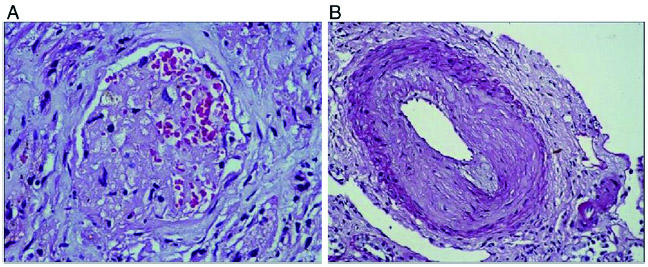
图2 肾活检;(A)肾小球缺血伴基底膜皱褶,毛细血管袢坍塌,红细胞碎片(HE染色,放大倍数×200);(B) 动脉纤维增生伴狭窄(PAS染色,放大倍数×200)
最终诊断
妊娠期急性肾损伤继发于嗜铬细胞瘤相关性肾脏局限性血栓性微血管病
编译自:Hypertension and Acute Kidney Injury During Pregnancy. Am J Kidney Dis. 2017;69(3):xiii-xvii.






