周立春:后循环缺血性卒中(PCI)的诊断策略
周立春:后循环缺血性卒中(PCI)的诊断策略
一、PCI的定义
1.后循环缺血性卒中的定义
▶后循环动脉局部缺血的一种临床综合征,包括后循环TIA和后循环梗死;
▶累及椎-基底动脉系统供应的脑组织,包括脑干、小脑、中脑、丘脑、部分颞叶和枕叶皮质;
▶后循环动脉系统包括颈部椎动脉,颅内椎动脉,基底动脉,大脑后动脉等及其分支;
▶循环动脉系统闭塞部位不同,引起的临床表现不同。
2.后循环的构成
▶后循环由椎动脉、基底动脉和大脑后动脉组成;
▶主要供给脑干、小脑、丘脑、枕叶、部分颞叶及上端脊髓。

图1
3.后循环的血液功能特征
▶供应小脑的分支为终末动脉;
▶发自椎动脉或基底动脉的内听动脉为最细和最长的分支;
▶供应脑干的血液来自深穿支,分为旁正中、短旋和长旋动脉;
▶发生缺血时仅大脑后动脉与颈内动脉系统有侧枝循环形成。
4.PCI定义的历史演变
20世纪70年代后,明确颈动脉系统缺血只有TIA和梗死两种形式,“颈动脉供血不足”概念不再使用;椎基底动脉供血不足(VBI)仍被广泛使用,并产生一些不确切的认识。
1990年,美国卒中分类中已将VBI等同于后循环TIA;国际疾病分类中也不再使用VBI;2000年,Caplan建议统称后循环缺血(PCI);我国仍保留1998的脑血管疾病分类、2004年脑血管疾病防治指南附录。
有文献显示:DWI发现约50%的后循环TIA有梗死改变,TIA与脑梗死的界限越来越模糊,因此PCI涵盖后循环的TIA和脑梗死,有利临床操作。
二、PCI的流行病学
后循环卒中约占所有卒中的20%~25%。其危险因素与缺血性卒中差别不大,主要包括高血压、 、吸烟和脂代谢异常。2005年Journal of clinical neurology发表的一项研究显示,在407例来自美国新英格兰医学中心后循环登记(NEMC-PCR)的患者中,59%的患者只有卒中没有TIA;24%的患者先有TIA后出现卒中;16%的患者仅仅表现为后循环TIA。从后循环缺血分型来讲,主要包括这三个大的类型。
后循环缺血性卒中的发病机制主要包括栓塞性卒中、大动脉疾病、分支动脉疾病、偏头痛及其他。其中栓塞性卒中最为常见,包括心源性卒中、动脉-动脉及两者混合型卒中。欧美发达国家资料显示,将后循环供血区域分为三段,近端、中段和远端,发现后循环缺血性卒中的好发部位局限于远端区域。
然而来自亚洲的研究发现,东方人群病变部位和病因特点与西方人群有所不同,小脑后下动脉的发病率较高,其次为小脑上动脉,因此主要为中段和近端的区域。从发病机制上来讲,大动脉疾病造成的后循环卒中占多数,而栓塞性卒中比例较低。
三、PCI的诊断
1.后循环缺血性卒中的常见症状:
▶运动缺失症状:乏力,笨拙,或不同组合的肢体瘫痪;
▶交叉症状:同侧颅神经功能受损伴对侧肢体瘫痪和感觉障碍,这是后循环缺血性卒中的特征性表现;
▶感觉缺失症状:感觉麻木,包括不同肢体组合的感觉缺失或异常,有时四肢甚至头面部均出现感觉障碍;
▶同向偏盲:两眼同侧半(左侧或右侧)视野同向性视野缺失;
▶共济失调,姿势、步态不稳;
▶眩晕,伴或不伴恶心呕吐;
▶眼肌麻痹引起的复视;
▶吞咽困难或构音障碍;
▶单纯的意识障碍并非典型的卒中症状,但双侧丘脑或脑干受损时可出现。
美国一所大型医院的研究显示,后循环缺血性卒中患者的最常见的后循环症状依次为头晕、单侧肢体乏力、构音障碍、头痛、恶心和(或)呕吐;而常见的体征依次为单侧肢体肌力下降、步态共济失调、单只共济失调、构音障碍、眼球震颤。在中国进行的一项大型观察性研究试验中,纳入大量经头颅磁共振诊断的前循环和后循环缺血性卒中病人。研究发现,对后循环缺血性卒中具有较高诊断价值的体征有交叉性感觉障碍、交叉性运动障碍、动眼神经麻痹和象限盲。
2.后循环缺血性卒中的识别
▶后循环缺血性卒中在临床上诊断起来较困难,尤其与TIA鉴别时,当然通过症状持续时间长短还是可以确定的;
▶由于后循环负责供应脑干、小脑和枕叶皮质,所以后循环缺血性卒中通常会引起头晕、复视、构音障碍、吞咽困难、姿势步态不稳,共济失调和视野缺损等症状;
▶急性交叉症状一旦发生——同侧颅神经功能受损伴对侧肢体瘫痪和感觉障碍,通常诊断为后循环缺血性卒中。
3.后循环缺血的评估和鉴别诊断
▶详细的病史、体格检查和神经系统检查是诊断的基础;
▶重视对脑神经(视觉、眼球运动、面部感觉、听觉、前庭功能)和共济运动的检查;
▶对以头晕/眩晕为主诉者,一定要进行Dix Test。
DWI-MRI对急性病变最有诊断价值,其他常见检查手段还包括CT血管造影(CTA)、MRI血管造影(MRA)、经颅多普勒超声(TCD)、数字减影血管造影(DSA)、心电图、心动超声和心率检测。
4.后循环缺血性卒中导致的临床综合征
缺血可发生在椎-基底动脉系统的任何部位,但梗塞往往发生在血管末梢(脑干前部,小脑上部,枕叶和颞叶)。瑞士的一项调查研究收集了1000位后循环缺血性卒中患者,发现椎-基底动脉梗塞的患者中有48%为脑干梗塞(其中脑桥27%,延髓14%,中脑7%),7%为小脑梗塞,36%为小脑下后动脉梗塞,剩余9%为多部位梗塞。
后循环缺血性卒中可引起多个临床综合征,这些临床综合征的临床症状常常会发生变化,尤其是感觉症状,例如小脑下后动脉综合征,初始症状可能表现为面部疼痛,后来则为单侧面部感觉减退。
(1)延髓背外侧综合征(Wallenberg综合征)
▶病变部位:延髓上段背外侧;
▶疾病:椎动脉或小脑后下动脉闭塞;
▶症状:病侧真性球麻痹(构音障碍、声音嘶哑、吞咽困难);病侧颜面感觉丧失(脊束核受损);病侧小脑症状(小脑下脚受损);对侧肢体痛温觉丧失(脊髓丘脑束受损);眼球震颤和眩晕(前庭核受损);同侧Horner征(网状结构受损)。

图2
(2)脑桥腹内侧综合征(Fovil综合征)
▶疾病:由基底动脉旁中央支血供障碍引起。

图3
(3)脑桥腹外侧综合征(Millard-Gubler综合征)
▶病变部位:锥体束、脊丘束、内丘系;展、面神经;
▶临床表现:同侧眼球不能外展;同侧周围性面瘫;对侧中枢性偏瘫;对侧偏身感觉障碍;
▶疾病:由基底动脉周围支、小脑前下动脉阻塞引起。

图4
(4)完整的脑桥梗塞——“闭锁综合征”
▶四肢瘫痪,构音障碍,但意识保留,患者可通过眼球或面部的部分运动与外界交流。
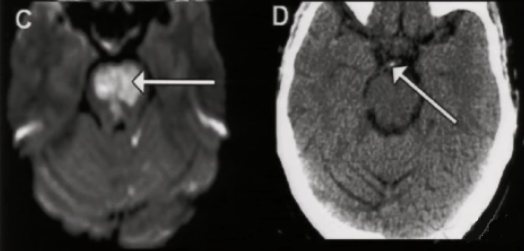
图5
(5)基底动脉尖综合征
基底动脉尖分出大脑后动脉及小脑上动脉,闭塞可导致中脑、丘脑、和部分颞叶、枕叶(大脑后动脉分支供应的部分)的梗塞。
▶表现:嗜睡,混乱(丘脑梗塞);双侧视野缺损,未察觉或否认视野缺损(双侧枕叶梗塞)。
(6)大脑脚综合征(Weber综合征)
▶病变部位:动眼神经、锥体束、黑质;
▶疾病:大脑后动脉脚间支和脉络膜后动脉梗塞;
▶临床表现:同侧动眼神经麻痹,对侧肢体痉挛性偏瘫、运动障碍;对侧核上性面神经炎、舌下神经瘫痪。
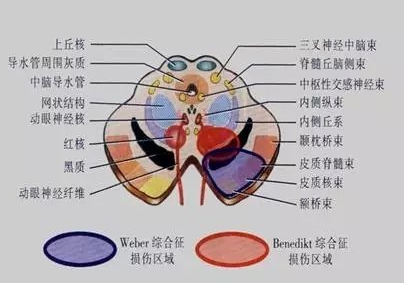
图6
(7)锁骨下动脉盗血综合征
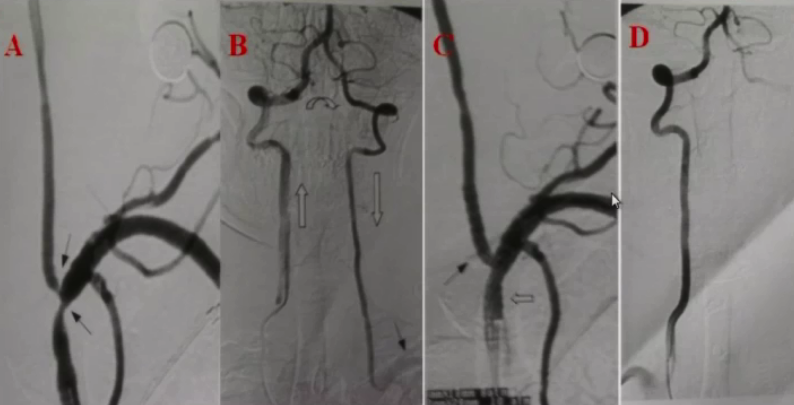
图7
(8)椎基底动脉延长扩张征
诊断标准:基底动脉直径≥4.5mm;基底动脉上端超过鞍上池或床突平面6mm以上

图8
四、PCI的处理
血管再通是急性缺血性卒中的重要治疗手段,包括静脉溶栓治疗和血管内治疗。在血管再通方面,前/后循环卒中存在差异,后循环卒中的预后不良率高,基底动脉闭塞患者即使早期血管再通,死亡率亦达1/3。侧枝循环也不同,后循环缺血时以一级代偿,即前循环经后交通动脉向后循环代偿为主,而前循环缺血时二级代偿作用突出。此外,后循环缺血血管再通时间窗明显延长,一般延长至12~24小时,国外部分中心甚至延长至48小时,这使得后循环缺血血管再通治疗更为积极。
1.静脉溶栓
静脉溶栓在前/后循环卒中的证据有别,静脉溶栓试验大多研究的是前循环卒中,对后循环卒中少有涉及,像ECASIII研究直接排除后循环卒中患者,NINDS研究(5%)和IST3研究(8.1%)只纳入很少的后循环卒中患者。因此,从循证医学角度来讲,后循环缺血的证据还是缺乏的。
一项来自中国的数据(TIMS-China)显示,静脉溶栓对于后循环卒中是相对安全和有效的。来自天坛医院的数据显示,前循环卒中溶栓的较多(n=829),后循环卒中溶栓的比较少(n=124),与国外数据一致。不过从静脉溶栓的效果来看,后循环卒中超急性期溶栓的预后比较好,出血较少。
2.血管内治疗
急性大血管闭塞血管内治疗有动脉内溶栓治疗和机械取栓。不过有关后循环卒中的循证证据很少,因此指南推荐的证据级别也不同。
急性缺血性卒中血管内治疗中国指南2015:
▶推荐使用机械取栓治疗发病6h内的急性前循环大血管闭塞性卒中,发病4.5h内可在静脉溶栓基础上实施(I类推荐,A级证据)
▶急性基底动脉闭塞患者应行多模态影像(CT或MRI)检查,评估后可实施机械取栓,可在静脉溶栓基础上急性;或者按照当地伦理委员会批准的随机对照血管内治疗试验进行(IIa类推荐,B级证据)。
2015年一项纳入6项前瞻性队列研究及11项回顾性队列研究的项荟萃分析发现,基底动脉闭塞(BAO)患者机械取栓再通率达80%(TICI分级2b或3级),良好预后比率(发病3月mRS≤2分)42.8%,死亡率(发病3月)29.4%,手术相关并发症约10%,颅内出血(sICH)发生率6.8%。最后得出结论,机械取栓术对于BAO有较高的血管再通及良好功能预后率,且相对安全。
机械取栓治疗也受一些因素的影响,主要是侧枝循环,有研究发现,双侧后交通动脉均开放与BAO机械取栓术后良好预后有关。
3.二级预防
▶抗血小板聚集药物
▶他汀
▶血糖管理
▶降压
▶支架
后循环缺血二级预防的问题
▶有症状的椎-基底动脉狭窄患者,90天内卒中复发风险约为25%。
▶明确哪些卒中病人有早期复发高风险至关重要,TIA的ABCD2临床预测评分是否适用于椎-基底动脉系统TIA尚不确定。
五、小结
➤后循环缺血包括后循环TIA和后循环梗死,椎基底动脉供血不足的概念不再提及;
➤后循环缺血东西方人群在病因和发病累及部位方面有所不同;
➤头晕是后循环缺血最常见的症状,但头晕最常见病因是周围前庭神经疾病;
➤后循环缺血性卒中溶栓、取栓证据有限,但目前的证据依旧表明静脉溶栓是最有效的方法。






