一例EB病毒相关嗜血细胞综合征病例分享
1、前言 EB病毒为疱疹病毒科,疱疹病毒Ⅳ型,与很多肿瘤性及非肿瘤性疾病相关,其中EBV感染所致的EBV相关嗜血细胞性淋巴组织细胞增生症(EBV-HLH)是一种危及生命的炎症综合征。在未进行异基因造血干细胞移植的成人中,复发性或难治性EBV-HLH总是致命的。本文就一位25岁青年男性患者的诊治经历,结合文献进行相关总结。 2、案例经过 男性,25岁,间断发热6天入院 现病史:患者6天前受凉后出现
1、前言
EB病毒为疱疹病毒科,疱疹病毒Ⅳ型,与很多肿瘤性及非肿瘤性疾病相关,其中EBV感染所致的EBV相关嗜血细胞性淋巴组织细胞增生症(EBV-HLH)是一种危及生命的炎症综合征。在未进行异基因造血干细胞移植的成人中,复发性或难治性EBV-HLH总是致命的。本文就一位25岁青年男性患者的诊治经历,结合文献进行相关总结。
2、案例经过
男性,25岁,间断发热6天入院
现病史:患者6天前受凉后出现发热,体温39℃,无咳嗽、咳痰,无鼻塞、流涕,无尿频、尿急、尿痛,无腹泻、腹胀、腹痛。口服“感冒胶囊,布洛芬颗粒”仍间断发热,每日发热3-4次,最高体温40℃,偶有寒战,3天前曾口服头孢类抗生素3次,仍未好转,门诊以“全血细胞减少原因待查,发热原因待查”收入血液科。
查体:无阳性指征
既往体健,个人史,家族史,无特殊
实验室检查回报:
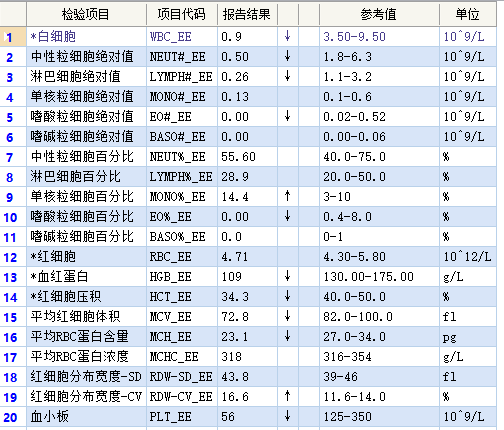
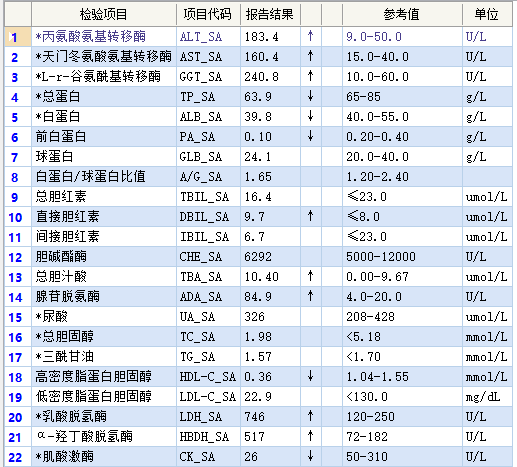
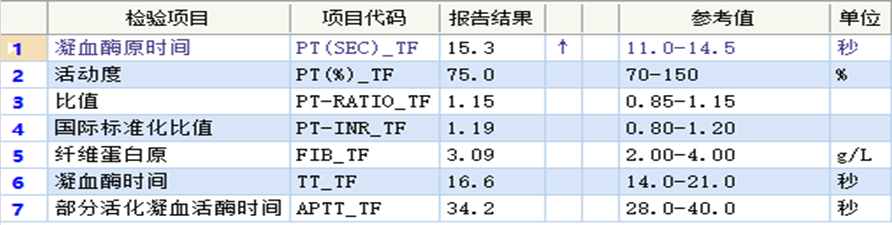
4月11日 第一次入院
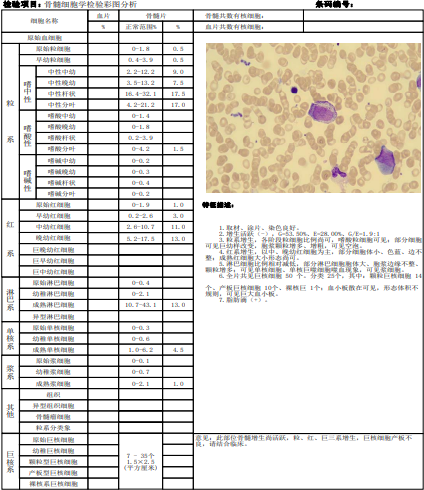
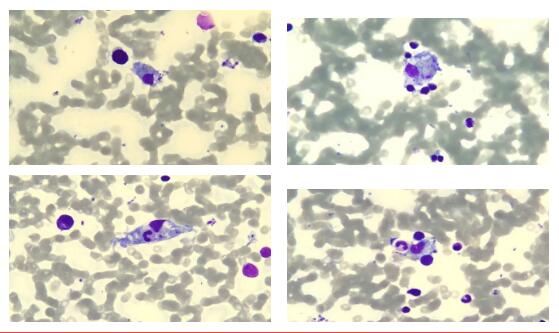
骨髓活检特征描述:
1.取材、涂片、染色良好。
2.增生活跃(-),G=53.50%、E=28.00%、G/E=1.9:1
3.粒系增生,各阶段粒细胞比例尚可,嗜酸粒细胞可见;部分细胞可见巨幼样改变,胞浆颗粒增多、增粗,可见空泡。
4.红系增生,以中、晚幼红细胞为主,部分细胞体小、色蓝、边不整;成熟红细胞大小形态尚可。
5.淋巴细胞比例相对减低,部分淋巴细胞胞体大、胞浆边缘不整、颗粒增多;可见单核细胞、单核巨噬细胞噬血现象,可见浆细胞。
6.全片共见巨核细胞50个。分类25个,其中:颗粒巨核细胞14个、产板巨核细胞10个、裸核巨1个;血小板散在可见,形态体积不规则,可见巨大血小板。
7.脂肪滴(+)。
影像学检查:


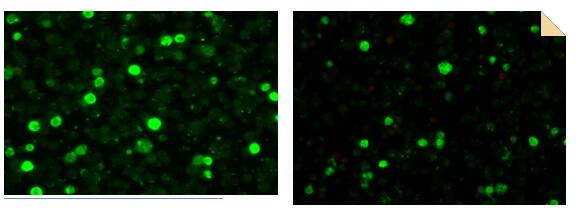
CA-IgG CA-IgG尿素处理

CA-IgM
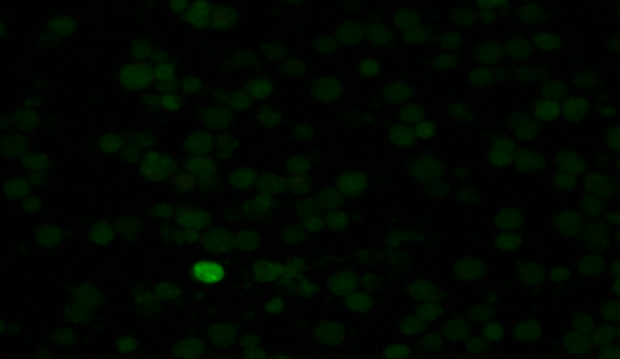
EA-IgG
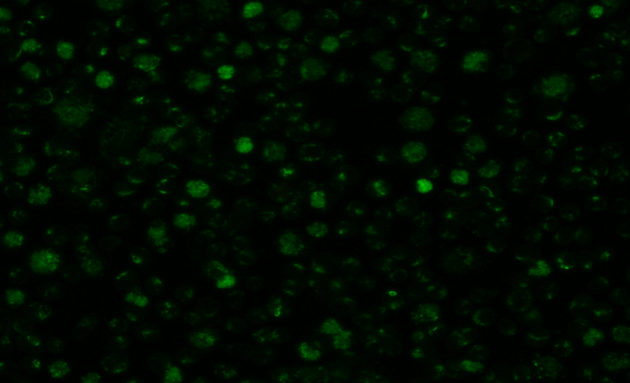
NA-IgG


初步临床诊断:嗜血细胞性淋巴组织细胞增多症、EB病毒感染
诊断依据:HLH-2004诊断标准
符合以下8条指标中的6条
1.发热体温>38.5°C,持续>7天;
2.脾大;
3.血细胞减少(累及外周血两系或三系):血红蛋白<90g/L,血小板<100×109/L,中性粒细胞<1.0×109/L且非骨髓造血功能减低所致;
4.高甘油三酯血症和/或低纤维蛋白原血症:甘油三酯>3mmol/L或高于同年龄的3个标准差;纤维蛋白原<1.5g/L或低于同年龄的3个标准差;
5.在骨髓、脾脏、肝脏或淋巴结里找到噬血细胞;
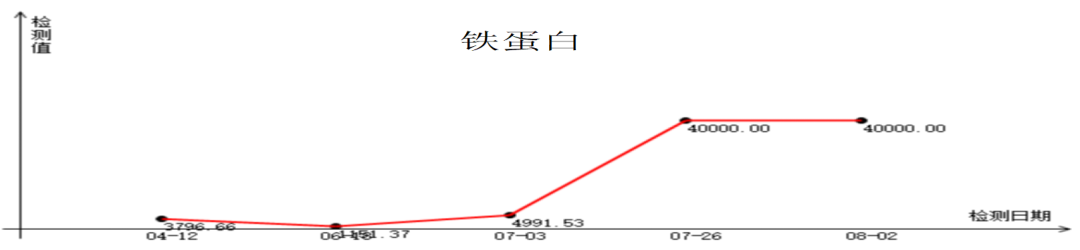
6.血清铁蛋白升高:铁蛋白≥500μg/L;
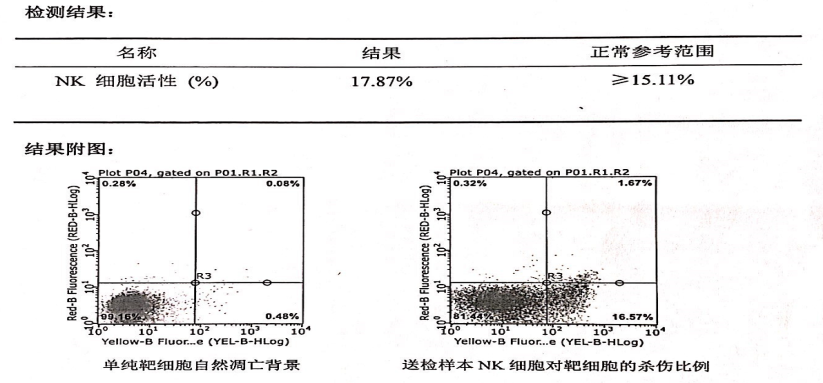
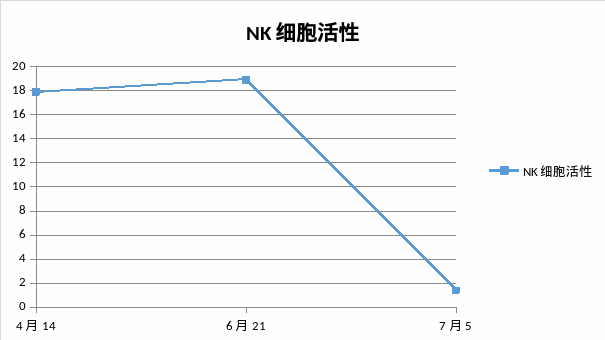
7. NK细胞活性降低或缺如;
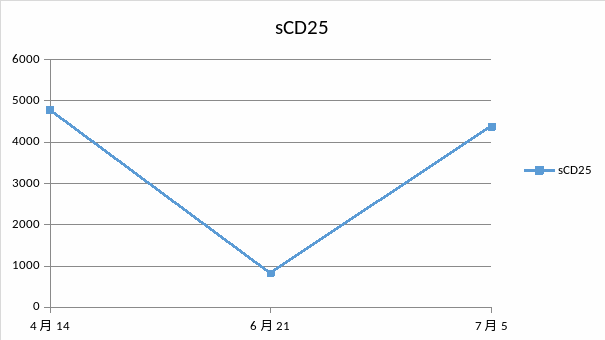
8. sCD25升高。
治疗:对症支持治疗,升白细胞,上级医院寻求治疗
外地治疗经历:
4月22日起DEP*2方案化疗:
5月19日复查血浆EB病毒DNA为1.3*10^5,外周血PBMC中EB病毒DNA为2.4*10^3:考虑嗜血综合征复发,给予LDEP方案*1
6月3日再次给予LDEP方案,结束时间6月7日。
6月13日 19:29分 第二次入院
无明显诱因发热,体温最高38℃,无寒战、咽痛、流涕、恶心、呕吐
初步诊断:嗜血细胞综合征、化疗后骨髓抑制、EB病毒感染
诊断依据:患者为青年男性,病史2个月,以发热起病,先后于我院及外院行相关检查,诊断嗜血细胞综合征,EB病毒感染,给予DEP方案*2,LDEP方案*2治疗,现为化疗后1周,查体:贫血貌,皮肤黏膜无出血点、紫癜。
实验室检测结果回报:
sCD25水平:817 U/mL↑ NK细胞活性:18.89%,铁蛋白1151.37ng/mL
血液EB病毒DNA:未检出,EB抗体CA-IgG阳性,高亲合力,余阴性


治疗:患者无化疗禁忌,给予LDEP方案化疗,同时给予保肝,止吐,抑酸治疗。
6月22日出院
7月2日 13:47分 第三次入院
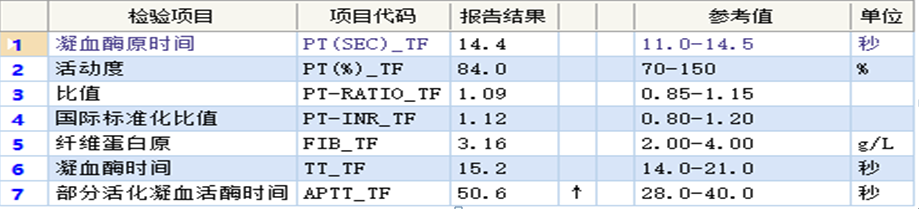
患者发热入院,LDEP方案后10天,为进一步治疗,血常规:WBC 1.51*10^9/L,NEUT 0.93*10^9/L,HGB 57g/l,PLT 42*10^9/L,APTT 50.6秒,sCD25水平:4371 U/mL↑ NK细胞活性:1.4%,铁蛋白4991.53 ng/mL

临床诊断:嗜血细胞综合征、EB病毒感染
诊断依据:患者青年男性,病史3个月,以发热起病,先后于我院及外院行相关检查,诊断明确,给予DEP*2,LDEP*3治疗,现为化疗后10天,查体:贫血貌,皮肤黏膜无出血点,紫癜。
治疗:患者于6月22日结束L-DEP方案,目前血常规三系减少,考虑化疗后骨髓抑制,给予重组人粒细胞刺激因子升白细胞治疗。7月5日出院前往上级医院进一步治疗。
7月26日9:39分 第四次入院
7月10日在外院加用DEP*2方案,期间EB病毒载量、铁蛋白、sCD25持续上升,考虑治疗效果不佳。回我院。
入院诊断:嗜血细胞综合征、EB病毒感染、 胰腺炎
治疗方案:对症支持治疗
8月9日 自动要求出院。
出院诊断:嗜血细胞综合征、肺炎、化疗后骨髓抑制、EB病毒感染、胰腺炎、急性肝损伤、电解质紊乱—低钾
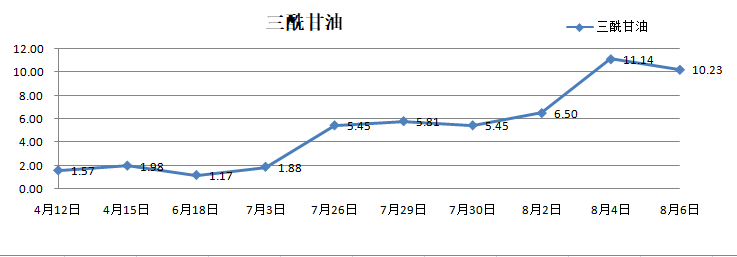
四次住院期间,实验室指标变化趋势图:
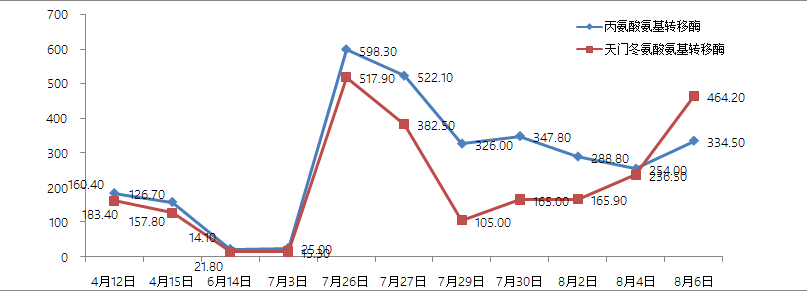
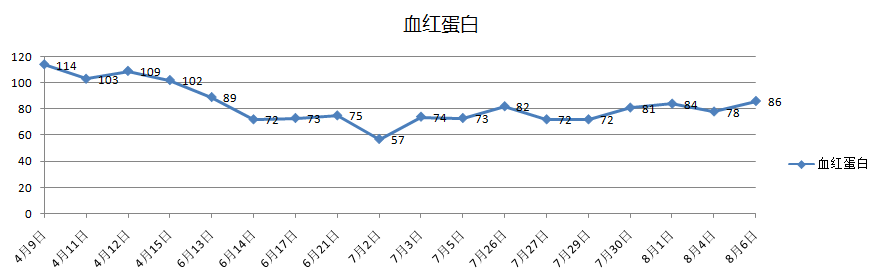
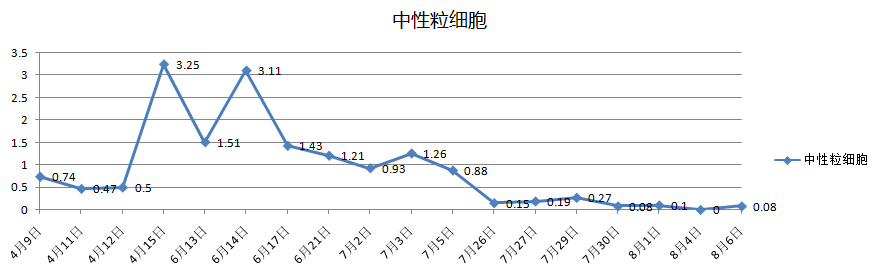

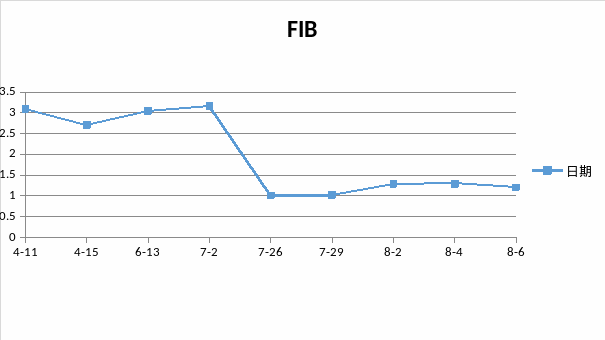
3、案例分析
临床医生分析
全血细胞减少是指外周血中红细胞、白细胞和血小板三种有形成分同时减少的血液学异常表现,并非独立疾病,而是一组引起血液有形成分减少的疾病的共同病例表现。全血细胞减少的原因很多且复杂,分为血液系统疾病和非血液系统疾病。
门诊接诊的年轻男性患者,发热6天来诊,血常规显示三系减低,在详细询问病史及仔细查体情况下,分析病因:首先注意相关的症状和体征,其次常规进行血液学检查,包括骨髓穿刺、活检,最后结合各项检查结果及临床表现进行综合分析进行判断。
骨髓图片检查结果显示骨髓增生活跃,排除骨髓系统原发的血液系统疾病,不是由于骨髓造血产生的血小板减少,全血细胞减少可能来源于血细胞破坏增加。继续完善影像学及相关实验室检查,患者持续发热、白细胞及血小板减少、脾脏肿大、肝功能生化指标异常,同时铁蛋白的显着升高,怀疑嗜血细胞综合征可能,送检与HLH诊断相关的NK细胞活性、sCD25水平检测,最终明确诊断为嗜血细胞综合征。
对于这位年轻患者,病因的寻找尤为重要,通过与实验室的积极沟通,确定导致HLH的病因为EB病毒感染,虽然经过积极的治疗,但是由于条件限制,患者未同意进行异基因造血干细胞移植,最终放弃治疗主动出院。
检验医师分析
对于HLH病因的寻找依赖于实验室各相关指标的检查及与临床的有效沟通,当患者出现持续发热、血细胞较少、肝脾肿大或不明原因的严重肝功能损伤时怀疑HLH的可能,在此基础上合并铁蛋白的显着升高也具有强烈的提示意义。该患者入院以后明确发热伴全血细胞减少为HLH导致。
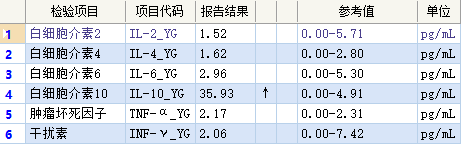
对于继发性HLH与多种潜在疾病直接相关,包括肿瘤,感染,风湿性疾病等。感染是引发sHLH最常见的形式,以EB病毒感染为主,原发性EB病毒感染,病毒多在B淋巴细胞内复制,在少数EB病毒感染病例中,EB病毒侵入NK/T细胞,导致其清除病毒能力下降,持续性EB病毒感染诱导出现单克隆或寡克隆的淋巴细胞增殖。
引起持续性T淋巴细胞和巨噬细胞激活,产生大量的细胞因子,这也导致EB病毒相关的HLH预后较差。实验室检查主要包括外周血血细胞计数异常,生化主要表现为谷丙转氨酶、胆红素、乳酸脱氢酶、甘油三酯升高;白蛋白降低;血清铁蛋白显着升高。凝血功能异常主要表现为纤维蛋白原含量明显降低。
骨髓细胞学检查找到嗜血细胞,骨髓活检等。对于嗜血病因的寻找,依赖于实验室检查,才能达到对原发病精准的诊治。针对不同的EBV感染相关疾病,选择适当的实验室检测方法,对于EBV感染相关疾病的诊断和治疗十分重要,EBV-HLH血清中特异性抗体反应呈多种反应类型,可以呈EBV原发感染或EBV既往感染及再激活。而患者血清/血浆中有高水平的EBV核酸载量,而且EBV核酸载量与治疗反应具有很好相关性。
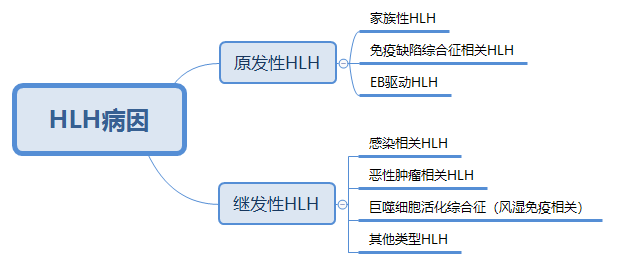
4、知识拓展
嗜血细胞综合征是一类由原发或继发性免疫异常导致的过度炎症反应综合征,这种免疫调节异常主要由淋巴细胞,单核细胞和巨噬细胞系统异常激活、增殖、分泌大量炎性细胞因子而引起的一系列炎症反应, 其本质为免疫缺陷。
EB病毒相关HLH是感染相关HLH中最常见的类型,死亡率极高,早期识别和治疗HLH对于预防过度发病率和死亡率至关重要。随着遗传学和分子生物学的发展,对HLH的诊断和治疗会越来越提高。
EBV感染的不同状态均可发生HLH,如原发性EBV感染、EBV既往感染再激活、CAEBV或EBV相关淋巴瘤等。诊断EBV-HLH需同时满足HLH诊断标准和BV感染的证据。
HLH诊断标准:依据HLH-2004方案,EBV感染的证据需满足下列2项之一:(1)血清学抗体检测提示原发性急性EBV感染,原发性EBV感染的实验室证据:抗EBV-CA-IgM和抗EBV-CA-IgG抗体阳性,且抗EBV-NA-IgG阴性;单一抗EBV-CA-IgG抗体阳性,且EBV-CA-IgG为低亲和力。(2)血清或血浆EBV-DNA阳性,受累组织中EBV-EBERs原位杂交或EBV-LMP1免疫组织化学染色阳性。
5、案例总结
本例EBV-HLH患者为25岁青年男性,4月11日以发热6天就诊入院,通过满足HLH-2004诊断方案8条中6条确诊HLH,通过血浆及外周血单个核细胞中EB病毒DNA检测确诊为EB病毒感染,通过骨髓细胞学检查及活检、免疫分型检查排除其他疾病,确诊为EBV-HLH,先后经历4次DEP方案、3次LDEP方案治疗,于8月9日白细胞0.1*10^9/L,血小板5*10^9/L主动要求出院,病情进展迅速,因为进行实验室检测部分工作,进而关注此病例,通过与临床医生沟通及文献资料查阅,整理此病例。
作为一名检验医师,不仅要做好检测项目的分析前、中、后质量控制,保证检验结果的质量,更要结合临床病例进行分析,了解检验项目在疾病诊疗中的价值及意义,才能更好的为临床提供实验室技术支持,协助临床不断提高疾病的诊治能力!
6、专家点评
张丽娜,主任技师,大庆油田总医院检验科主任
EB病毒感染都可能参与在各种类型HLH的复杂的疾病过程中,可能为原发嗜血的启动因素,也可能为淋巴瘤等肿瘤相关嗜血及风湿病相关嗜血的诱因,应注意鉴别。诊断EBV-HLH需要全血和/或血浆中检测出EBV-DNA,和/或活体组织病理检查EBER(+),并排除其他可能导致HLH的原因,血清EBV抗体阳性可作为EB病毒感的参考。EBV感染淋巴细胞亚群的检测对于临床的诊断治疗以及病情评估具有重要意义。EBV-HLH预后明显差于其他类型HLH,成人患者较儿童患者预后更差,目前尚无公认的针对EBV-HLH的方案,异基因造血干细胞移植可能是唯一根治手段。
参考文献
[1]Pengpeng Liu,*Xiangyu Pan,*Chong Chen,et al.Nivolumab treatment of relapsed/refractory Epstein-Barr virus–associated hemophagocytic lymphohistiocytosis in adults,[J].blood, 2020,135:826-833.
[2]Kraskovsky V,et al.Case of haemophagocyticlymphohistiocytosis following Epstein-Barr virus infection,BMJ Case Rep 2021 ;14:e241 222. doi: 1 0. 1 1 36/bcr-2020-241 222
[3]Shinsaku Imashuku,Akira Morimoto,Eiichi Ishii.Virus- triggered secondary hemophagocytic lymphohistiocytosis.Acta Paediatrica. 2021,00:1–8.
[4]Maria Oana Marginean, MD, PhDa,Eniko Molnar, MD, PhDb,et al.Epstein–Barr virus-associated hemophagocyticlymphohistiocytosis in a small child.A case report.Medicine (2020) 99:3
[5]全国儿童EB病毒感染协作组,EB病毒感染实验室诊断及临床应用专家共识,中华实验和临床病毒学杂志:2018年2月第32卷第1期
[6]全国儿童EB病毒感染协作组,儿童EB病毒感染相关疾病的诊断和治疗原则专家共识,中华儿科杂志:2021年11月第59卷第11期
[7]Hao-Yuan Leea,b, Yhu-CheringHuanga,b*,et al.Primary Epstein-Barr Virus Infection Associated with Kikuchi’s Disease and Hemophagocytic Lymphohistiocytosis: A Case Report and Review of the Literature.JMicrobiol Immunol Infect 201 0;43(3):253–257
[8] Yuichi Sakamoto, 1 Yasushi Mariya1 and Kohmei Kubo2,etal.Quantiffcation of Epstein-Barr Virus DNA Is Helpful for Evaluation of Chronic Active Epstein-Barr Virus Infection.Tohoku J. Exp. Med.2012, 227






