社评:预防HBV母婴传播中值得注意的几个问题
HBsAg阳性母亲的新生儿,出生后接受乙型肝炎免疫球蛋白 (HBIG) 和乙型肝炎疫苗联合免疫,HBV母婴传播阻断失败率为5%~10%。在这些阻断失败的婴儿中,绝大多数是由于其母亲分娩时血清HBV DNA水平高。因此,各国乙型肝炎防治指南或共识均建议,对血清HBV DNA水平高的孕妇,在孕晚期给予口服抗病毒药物预防HBV母婴传播。
HBsAg阳性母亲的新生儿,出生后接受乙型肝炎免疫球蛋白 (HBIG) 和乙型肝炎疫苗联合免疫,HBV母婴传播阻断失败率为5%~10%。在这些阻断失败的婴儿中,绝大多数是由于其母亲分娩时血清HBV DNA水平高。因此,各国乙型肝炎防治指南或共识均建议,对血清HBV DNA水平高的孕妇,在孕晚期给予口服抗病毒药物预防HBV母婴传播。
1 抗病毒药物预防HBV母婴传播的孕妇血清HBV DNA阈值
由表1可见,各国乙型肝炎防治指南或共识建议的抗病毒药物预防HBV母婴传播的孕妇血清HBV DNA阈值均在106IU/ml以上 (除AASLD指南为>2×105IU/ml),但AASLD指南特别指出,对血清HBV DNA载量≤2×105IU/ml的孕妇,不建议用抗病毒药物降低HBV母婴传播的危险性。因此,我国指南将抗病毒药物预防HBV母婴传播的阈值定为>2×106IU/ml是正确的。但有专家认为应适当放宽,并建议用较低的HBV DNA阈值。

一项回顾性研究纳入869例HBsAg阳性母亲的婴儿,出生后接受HBIG+乙型肝炎疫苗联合免疫,426例血清HBV DNA载量<106IU/ml母亲所生婴儿均未发生HBV母婴传播。本研究室承担的“十一五”重大专项阻断HBV母婴传播课题组的前瞻性研究表明,1370例HBsAg阳性母亲所生的婴儿,出生后接受HBIG+乙型肝炎疫苗联合免疫,779例血清HBV DNA载量<107IU/ml母亲所生婴儿中,均未发生HBV母婴传播。上述研究说明,孕妇血清HBV DNA载量<106IU/ml无需用抗病毒药物预防,只需给其新生儿及时进行HBIG+乙型肝炎疫苗联合免疫,即可有效预防HBV母婴传播。因此,有专家“建议用较低的HBV DNA阈值”缺乏循证医学证据。
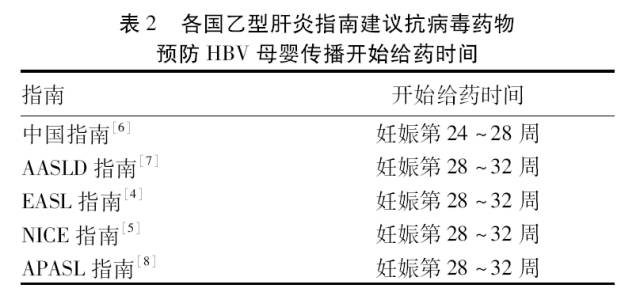
2 抗病毒药物预防HBV母婴传播的开始给药时间
国内外多数研究表明,在妊娠晚期用抗病毒药物预防HBV母婴传播的效果,与妊娠早期和中期应用抗病毒药物的效果无差异。一项前瞻性开放干预研究,共纳入HBeAg阳性、HBV DNA载量>6 log10拷贝/ml,ALT正常的孕妇673例,于孕期28周开始接受替比夫定(LdT, 257例) 或拉米夫定 (LAM, 53例) 至产后4周,或不治疗 (对照组363例),3组各分娩262、54和370例婴儿。所有婴儿出生后均接受HBIG+乙型肝炎疫苗联合免疫 (25例失访),分别有257、52和352例婴儿随防至52周,按PP (per-protocol) 分析,服药组均未发生HBV母婴传播,分别为0/257和0/52,而对照组HBV母婴传播发生率为2.8% (10/352)。此外,Lai等报告,应用LAM治疗2周时,患者血清HBV DNA水平下降97%。Marcellin等,应用替诺福韦酯 (TDF) 治疗HBeAg阳性慢性乙型肝炎患者12周时,其HBV DNA下降4.5 log。 因此,各国乙型肝炎防治指南或共识均建议于孕晚期应用抗病毒药预防HBV母婴传播是有循证医学依据的,毋需提前 (表2)。
3 抗病毒药物预防HBV母婴传播的停药时间
关于抗病毒药物预防HBV母婴传播的停药时间,各国乙型肝炎防治指南或共识(除NICE指南外),均建议可在产后停药。如中国、美国和欧洲指南均建议在产后或分娩时至产后3个月内停药;亚太指南建议在分娩时或产后4~12周停药。英国NICE建议在产后4~12个月停药 (表3)。为了提高母乳喂养,我国指南建议孕妇于分娩后停用抗病毒药物是合理的。

国内有专家认为,应延迟至产后1个月时停用抗病毒药, 理由是:(1)分娩后母亲体内激素水平恢复正常及子宫内膜的修复需要1个月左右的时间;(2)新生儿出生后虽然进行了联合免疫接种,但主动免疫产生抗体的时间是1个月以后。
但此2点不是延长孕妇抗病毒药物预防HBV母婴传播的理由:(1)乙型肝炎抗病毒药物对母亲体内激素水平恢复正常和子宫内膜修复无作用;(2)婴儿已出生,母亲继续服用抗病毒药物对预防母婴传播无效;(3)婴儿已接受HBIG和乙型肝炎疫苗,虽然生后半月内尚未产生主动免疫抗体,但因已注射HBIG,有被动抗-HBs可预防HBV感染。
4 预防HBV母婴传播抗病毒药物的选择
各国乙型肝炎防治指南或共识建议预防HBV母婴传播抗病毒药物的选择见表4。
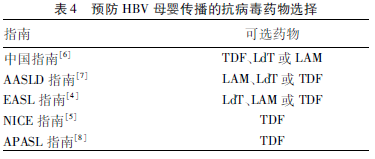
我国乙型肝炎指南建议的抗病毒药物选择顺序是:TDF、LdT和LAM。
但有专家认为,LdT在中国上市时间长,中国专家使用LdT进行妊娠期抗病毒干预积累了丰富的临床经验,并且获得了充分的循证医学证据;TDF在国外应用较广泛,特别是在HIV阳性的孕妇中,有大量病例服用TDF的数据。但是,尚未有一个发表的高质量文献支持TDF用于乙型肝炎母婴阻断。因此有专家建议首选LdT。
TDF抗病毒力强;耐药发生率低;价格便宜 (2016年5月20日卫生计生委宣布,TDF的价格由每月1470元降至490元,下降67%);在阻断HIV母婴传播中有大量研究数据;在阻断HBV母婴阻断中也有较多的研究数据,而不是有专家认为的“尚未有一个发表的高质量文献支持TDF用于乙型肝炎母婴阻断”。因此,预防HBV母婴传播抗病毒药物的选择,应根据我国乙型肝炎指南建议的顺序,即TDF、LdT和LAM。
5 关于乙型肝炎疫苗接种途径
全球应用乙型肝炎疫苗已有34年历史。我国于1986年正式批准乙型肝炎血源疫苗,1998年批准乙型肝炎酵母重组疫苗。我国使用乙型肝炎疫苗也达30余年,证明乙型肝炎疫苗安全有效。自1992年我国将乙型肝炎疫苗纳入免疫规划后,5岁以下儿童HBsAg流行率已由1992年的9.67%降至2014年的0.32%,下降了96.7%。
但有专家提出,鉴于在国家“十一五”和“十二五”艾滋病和病毒性肝炎等重大传染病专项的示范基地医院,采用不同的乙型肝炎疫苗接种途径,包括皮下注射、皮内注射和肌肉注射等,建议乙型肝炎疫苗皮下注射,认为乙型肝炎疫苗皮下注射可取得更好的免疫效果。
乙型肝炎疫苗34年来的免疫实践证明,肌肉注射优于皮下注射和皮内注射:(1)在乙型炎肝疫苗批准前,已对注射途径进行了深入研究,大量研究表明,肌肉注射的效果优于皮下注射;(2)乙型肝炎疫苗于1982年正式批准,34年来一直是肌肉注射,未发现有任何问题,且效果显著;(3)全世界乙型肝炎疫苗接种均为肌肉注射;(4)国内外乙型肝炎疫苗说明书均规定为肌肉注射;(5)Plotkin等主编的《疫苗学》,是国际上公认的疫苗学专著,至今已发行6版,该书指出,由于皮下注射或注射至深部脂肪组织,可使乙型肝炎疫苗诱导保护性抗体水平下降;(6)至今尚无循证医学证据证明“乙型肝炎疫苗皮下注射可取得更好的免疫效果”。



.jpg)


