问诊分析(2022.11.1):磨玻璃结节术后半年发现广泛转移?CT与PET都这么说!
基本信息: 女 66岁 主诉: 右肺癌术后7个月,检查发现新增肺结节1个月。 现病史: 7个月前因发现右上肺磨玻璃结节行手术治疗,术后恢复良好,术后病理回示右上肺尖段浸润性肺腺癌,大小约1.2cm。术后6个月复查回示右肺中叶、右肺下叶、左肺下叶见多发实性结节,较大者位于右肺下叶,大小约为19mmX14mm,右肺下叶外基底段见纯磨玻璃结节,大小约为4mmX3mm,(结论是转移待排)。右下肺结节穿刺
基本信息:
女 66岁
主诉:
右肺癌术后7个月,检查发现新增肺结节1个月。
现病史:
7个月前因发现右上肺磨玻璃结节行手术治疗,术后恢复良好,术后病理回示右上肺尖段浸润性肺腺癌,大小约1.2cm。术后6个月复查回示右肺中叶、右肺下叶、左肺下叶见多发实性结节,较大者位于右肺下叶,大小约为19mmX14mm,右肺下叶外基底段见纯磨玻璃结节,大小约为4mmX3mm,(结论是转移待排)。右下肺结节穿刺活检回示肿瘤性坏死。近日再次复查回示右肺结节,转移可能,两肺小结节,较上次片相仿。
手术:
2022年3月,右上肺肺癌根治术;2022年10月,子宫卵巢双切除 。
希望获得的帮助:
想请叶主任诊断下结节的良恶性?新发还是转移?并请叶主任给予后续建议。
图像展示与分析:
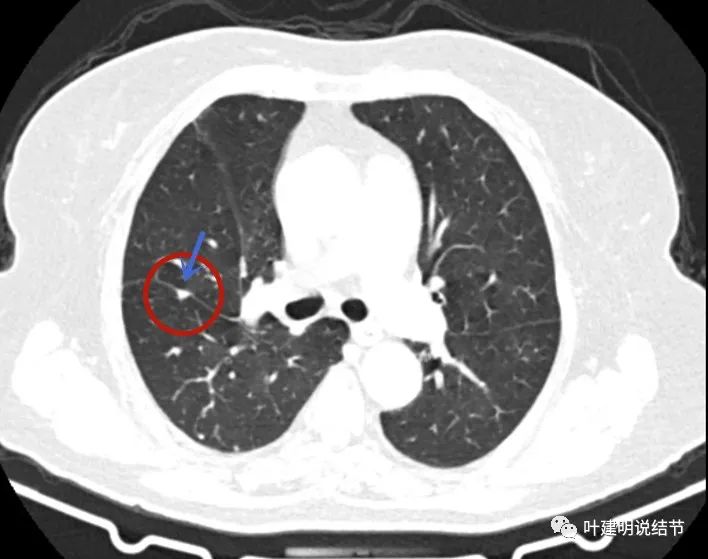
先来看术前右上叶结节的影像:
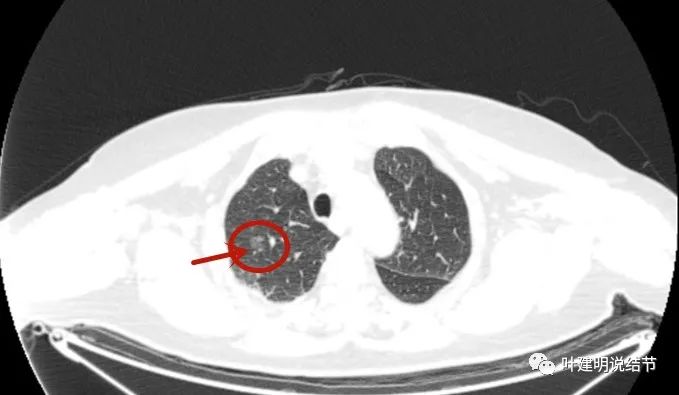
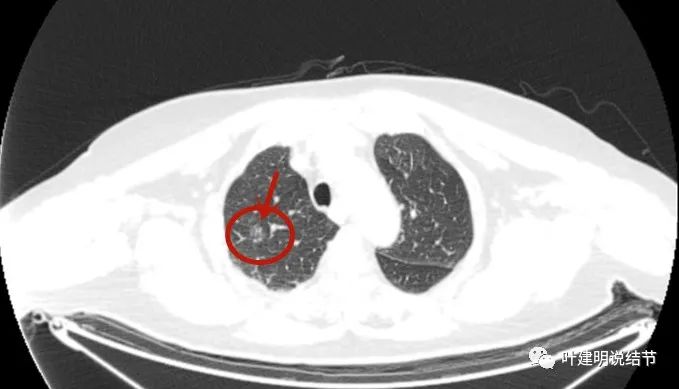
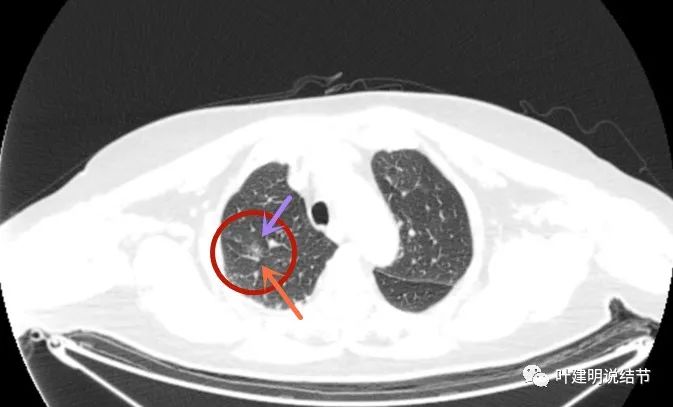




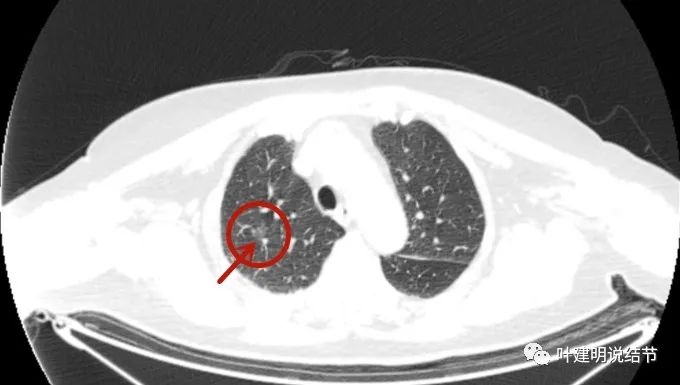
这个病灶已经手术切除,有病理依据,所以我们不一一分析其影像特点,总体上看是磨玻璃结节,轮廓清楚,密度稍不均,有血管征与微血管进入,有的层面有血管弯征,也有的地方有毛刺征,与恶性是相符合的。但这种磨玻璃结节,即便是浸润性腺癌腺泡型,感觉也不至于短期内转移,这是不可想象的。
再来看疑似转移的主病灶:
病灶出现,实性,贴着斜裂,此层面边缘显得比较平直。

类似三角形似的,密度高,且比较均匀。
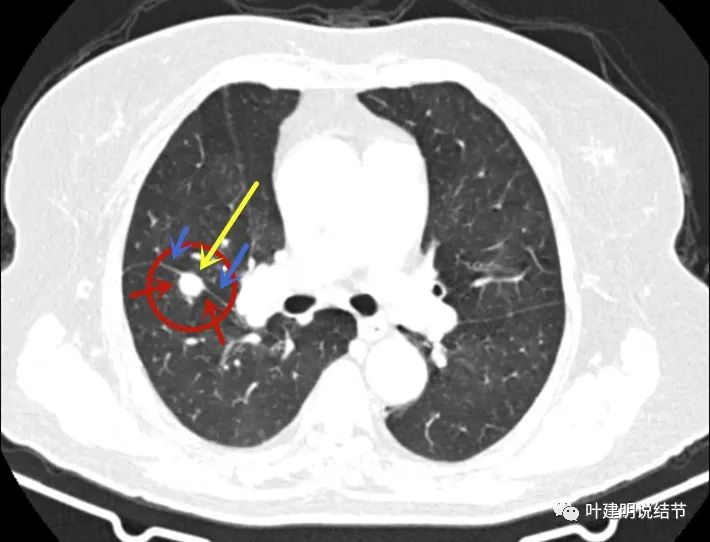

病灶边缘感觉过于光滑(红色箭头);叶裂没有牵拉凹陷,与病灶相接触的地方有被推移(黄色箭头),或者是不是有越过叶裂影响到中叶?
上图见感觉病灶是跨越叶裂的(黄色箭头),叶裂处有增厚(蓝色箭头)但不有牵拉凹陷;病灶边缘光滑(红色箭头)。

叶裂增厚,病灶边缘光滑,对中叶有推压。

叶裂增厚明显,病灶感觉没有破坏力。
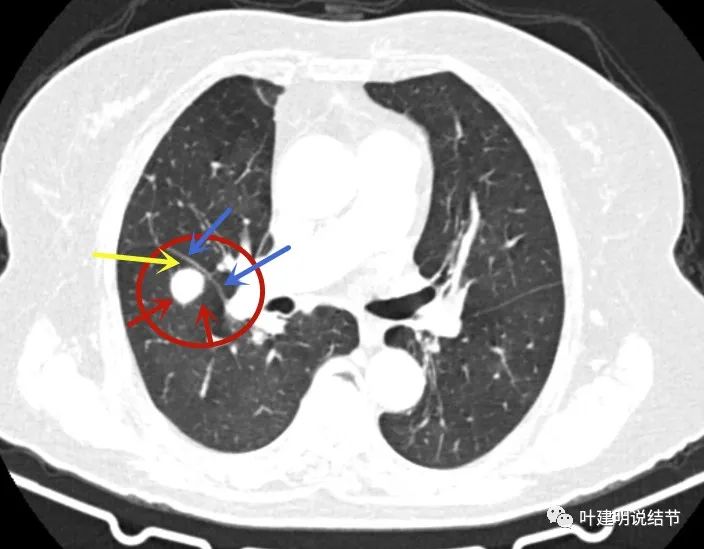
病灶与叶裂间有间隙(黄色箭头);叶裂增厚但走行自然而正常(蓝色箭头);病灶边缘非常光滑(红色箭头)。

中叶另有病灶,实性,类三角形,没有收缩力。
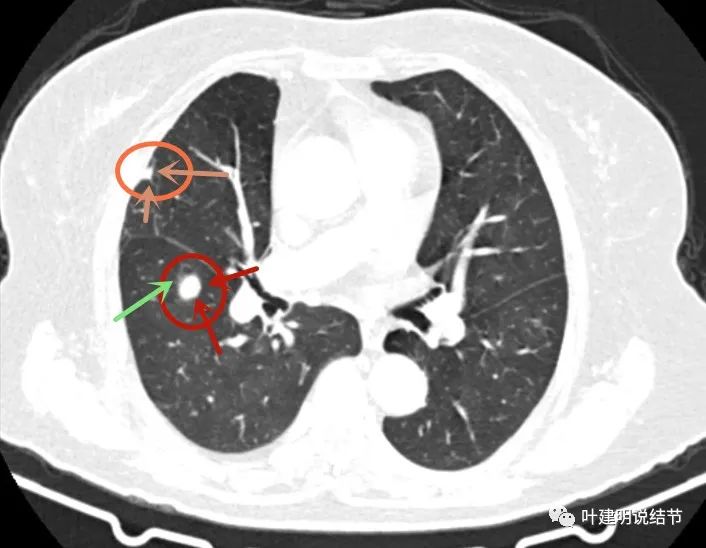
次病灶边缘平直(砖色箭头);主病灶在此层面觉得边缘有点模糊,像晕(绿色箭头)。
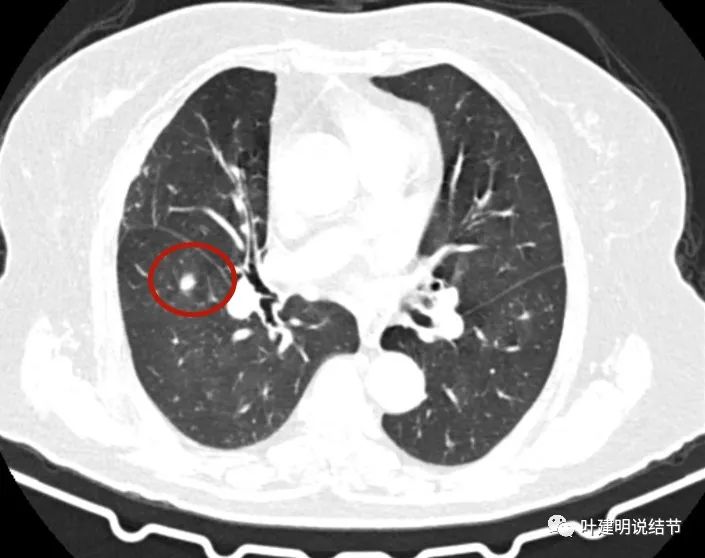
主病灶边缘部分有晕征的感觉。

冠状位见病灶边缘光滑,有一定的膨胀性;叶裂走行正常,略增厚,没有显著侵犯的样子。

上图冠状位见叶裂处明显增厚(天蓝色箭头);邻近血管边缘显模糊(绿色箭头)以及有小血管走向病灶但没有异常增粗(桔色箭头),病灶边缘很光滑(红色箭头)。

邻近的血管居然是受压推移,不像侵犯(桔色箭头),病灶有晕(绿色箭头),边缘光滑(红色箭头)。
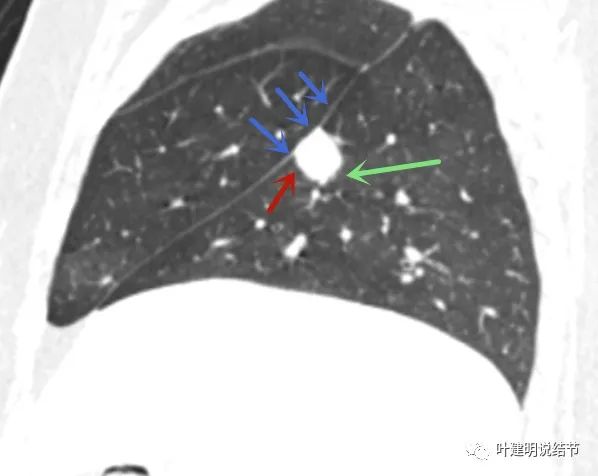
矢状位见病灶邻近叶裂处的边比较平直(蓝色箭头);部分区域有晕(绿色箭头);整体边缘较为光滑(红色箭头)。
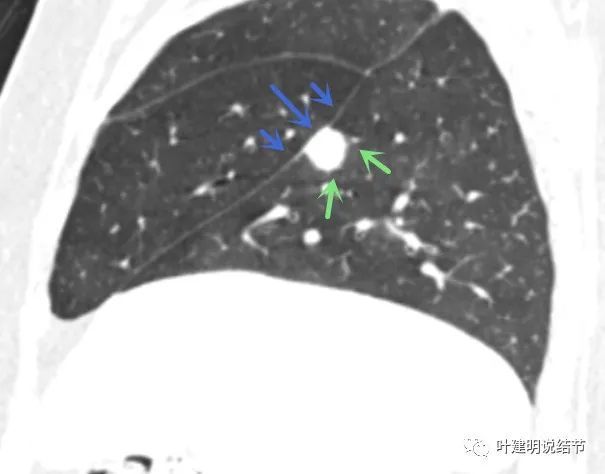
病灶与叶裂接触处平直没有影响牵拉,总体有晕,边缘较为光滑。
此处在术前有没有的呢?我们来看他之前的片子:
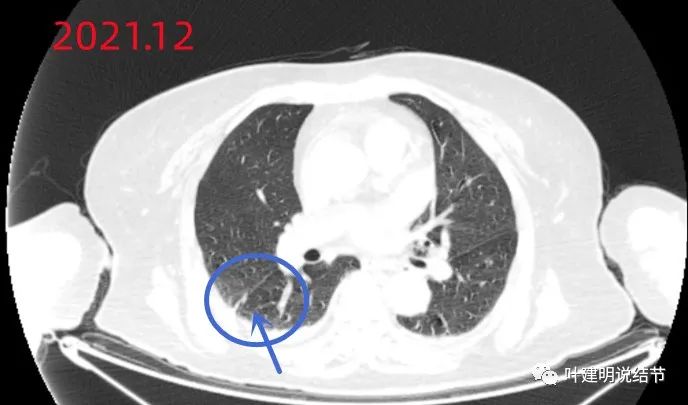

于2021年12月和2022年2月此范围内均未见明显肿块,但叶裂处略有异常,位置与后来的主病灶是差不多的。右上叶手术以后短短6个月发现这么大一个占位,用肿瘤是难以解释的,要么恶性程度非常高的。况且磨玻璃结节怎么会这么短时间内转移呢?如果是转移,那么两肺其他结节,考虑同样的转移灶的,应该同步增大进展才对,就这个主病灶从无到有,到这么大,而其他结节却没什么变化,这与肿瘤转移也不相符合。我们来看看她左肺的有处结节,术前即有,这次也没有什么变化:
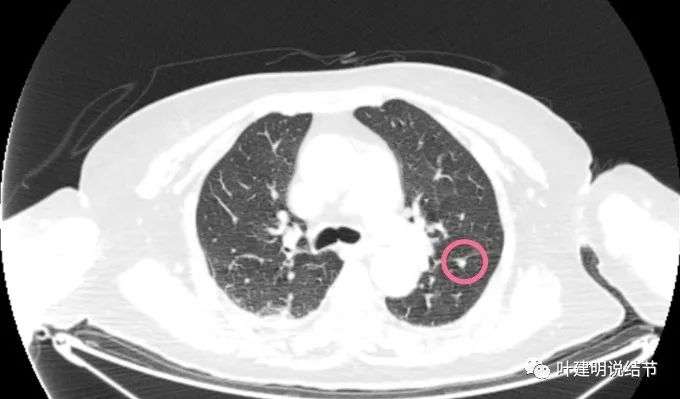
上图是2021年12月的

上图是2022年9月的,变化并不显著。此次还标注出了许多其他结节:
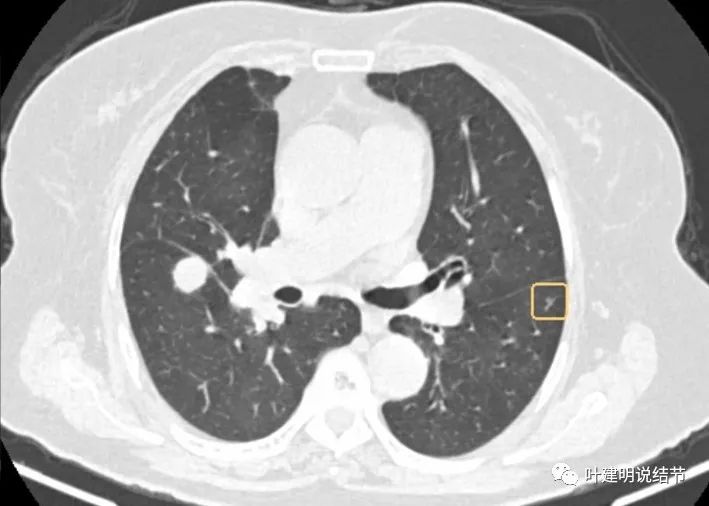
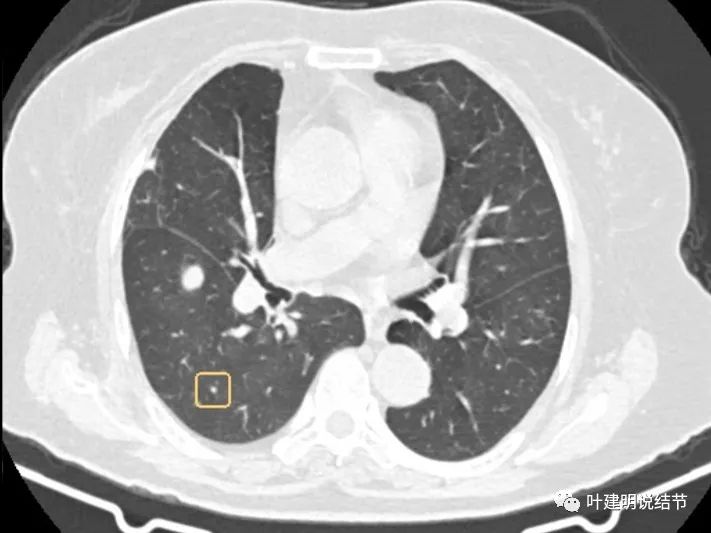
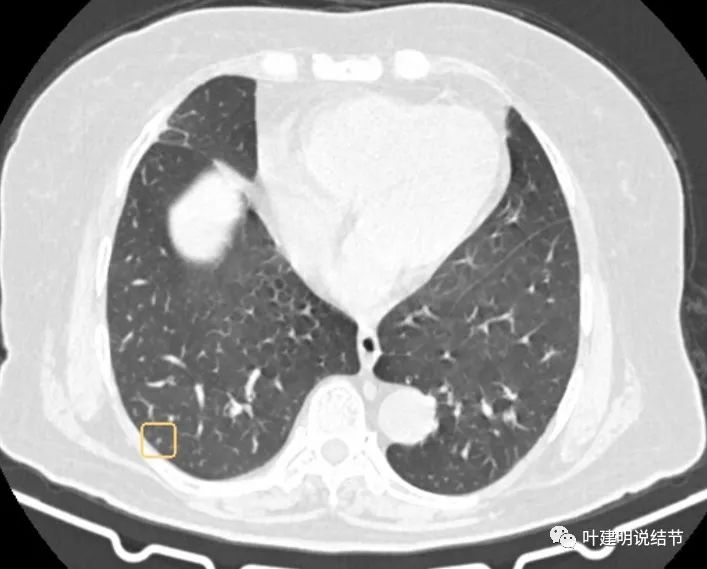

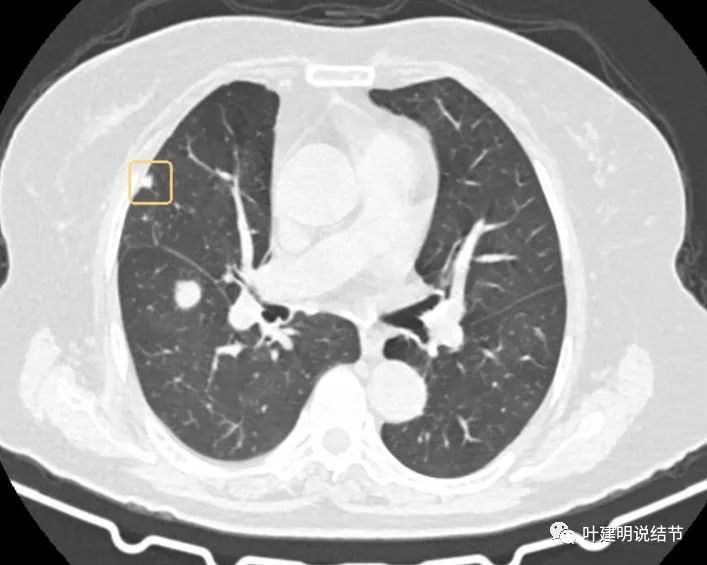
像转移吗?为什么其他的都这么小,或很淡,而主病灶会发展这么快?我们来看检查报告是怎么说的:

胸部CT说转移可能。

PET-CT说实性结节伴糖代谢增高,而且多处都这样。难道真的是转移了?医生给她做了穿刺活检,结果如下:

是不是真的麻烦大了?因为穿刺病理说倾向肿瘤性坏死!这在我看来无论如何也不能解释右上叶的磨玻璃结节会转移。那么会不会子宫肌瘤转移呢?她子宫也做了手术,下面是病理结果:

子宫阔韧带平滑肌瘤。

子宫多发平滑肌瘤。
难道又是一个子宫肌瘤转移?刚刚前段时间有个病例分享过,我才知道原来良性的子宫肌瘤也会转移!(点击阅读:罕见病例(2022.9.28):明明非常典型的两肺转移瘤影像表现,为什么却肯定不是癌?)。这个病例当时我分析是以为结节病,但文章分享后,有许多老师说子宫肌瘤也会转移的,要考虑。我也是第一次听说。难道今天这个病例会是子宫肌瘤转移?但若肌瘤转移,怎么穿刺又是坏死呢?
我的意见:
我觉得这病灶用肿瘤不能解释:1、原发灶在右上叶,是磨玻璃结节,又小,这种病灶几乎不可能转移;2、左侧叶裂处的实性结节没有明显进展但主病灶却从无到有,而且长这么大,这无法用多发转移来解释;3、主病灶本身边缘很光,进展过快,与转移或新发都讲不通,用感染性病变才能解释;4、病理只是坏死,没说见到肿瘤细胞,所以认定转移依据是不足的。基于以上原因,我觉得更符合慢性炎伴坏死(比如术后局部有积液、创伤或局灶感染,但局限了起来,后续可以短期复查对比。以上意见供参考!
后续交流:
结友后来又提供了上海复旦大学附属肿瘤医院病理会诊的意见:

报告与原医院病理有所区别,坏死与炎细胞浸润是一样的,但原医院倾向肿瘤性坏死,肿瘤医院则认为若疑肿瘤,需要再取较大组织活检。我的理解是目前病理所见不足以认定或倾向肿瘤的诊断。
感悟:
影像的诊断与临床疾病的发展能相符合是我们考虑疾病性质应该非常注意的重要环节。我之前碰到过一例左上叶浸润性腺癌贴壁型(才0.7厘米大小)的病例,术后随访中发现左肺实性占位,CT增强与PET都考虑肿瘤复发转移,后来进行了手术,结果是“慢性炎症伴脓肿形成”。事后回顾分析,其实也是病灶的发展一是太快不符合转移;二是原发灶这么小又是贴壁型不可能转移(点击阅读:经验积累(2019.7.12):罕见病例-左上肺癌楔形切除后再发占位,复发转移抑或新发癌,还是其他?)。我想今天分享的这个病例如果同样用感染性病变来解释,则就一切都顺理成章了!当然退一万步讲,如果真的是转移,早点治疗和等它再进展再治疗又多少区别呢?反正是不可治愈的了!






