3D打印技术指导儿童外伤性颅内动脉瘤血管内治疗1例
1.临床资料 患儿,男,9岁,因摔伤后意识障碍1+天入院,入院查体:昏迷,GCS5分,双侧瞳孔直径3mm,对光反射迟钝,四肢刺痛屈曲,肌张力无明显异常,生理反射可对称引出,病理反射未引出,颈阻阴性。 入院头颅CT:未见异常,伤后3天行头颅MRI提示:胼胝体膝部、右侧脑干小斑片状轴索损伤,海绵窦区域未见动脉瘤征象(见图1);给予高压氧等促醒治疗,伤后4周患儿苏醒,出现左侧外展神经麻痹症状,行眼眶M
1.临床资料
患儿,男,9岁,因“摔伤后意识障碍1+天”入院,入院查体:昏迷,GCS5分,双侧瞳孔直径3mm,对光反射迟钝,四肢刺痛屈曲,肌张力无明显异常,生理反射可对称引出,病理反射未引出,颈阻阴性。
入院头颅CT:未见异常,伤后3天行头颅MRI提示:胼胝体膝部、右侧脑干小斑片状轴索损伤,海绵窦区域未见动脉瘤征象(见图1);给予高压氧等促醒治疗,伤后4周患儿苏醒,出现左侧外展神经麻痹症状,行眼眶MRI检查提示颅内动脉瘤(见图2),进一步行头颅MRA检查示:左侧海绵窦旁动脉瘤,直径约9.5mm(见图3),选择颅内动脉瘤介入栓塞术,术前运用3D打印技术打印动脉瘤解剖模型(见图6、7),指导术前沟通及术中微导管塑形,动脉瘤栓塞完全(见图8),患者康复出院。
治疗过程:术前为明确动脉瘤诊断及与颅骨关系,行头颅CTA、颅底CT加三维重建、脑动脉造影检查(图4),分别将CT及脑动脉造影数据分别以DICOM格式拷贝后导入3Dslicer软件进行建模,剪切出需要的部分,将模型(图4,5)导入Cura15.04.3exe软件进行设计后导入3D打印机(极光尔沃Z-603S)打印出动脉瘤解剖模型(图5、6、7)。将解剖模型应用于术前沟通,患者家属很好的理解选择介入手术方式的原因,术中运用血管解剖模型指导微导管塑形,一次性塑形成功,手术完全栓塞动脉瘤(图8)术后患者康复出院,电话随访外展神经麻痹症状缓解。
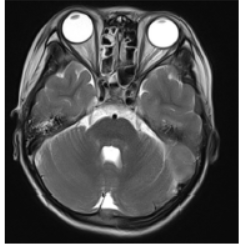
图1 患者伤后3天头颅MRIT2WI海绵窦部位未见颅内动脉瘤征象
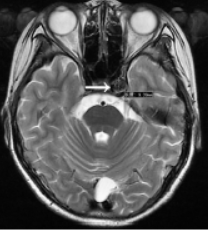
图2 患者伤后4周头颅MRIT2WI与图1同一层面海绵窦段动脉瘤宽约9.5mm(白色箭头所示)
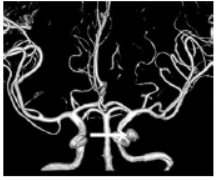
图3 头颅MRA见左侧海绵窦旁动脉瘤(白色箭头所示)

图4 剪辑出需要的颅骨与血管关系(Cural5.4.3exe软件,黑色箭头示动脉瘤,白色箭头示后床实)

图5 剪辑出需要的血管图导入Cura15.04.3exe软件(白色箭所示为动脉瘤后床突)

图6 打印出的解剖图(灰色箭头所示为动脉瘤;黑色箭头示后床突)

图7 打印出的动脉瘤解剖图(灰色箭头)
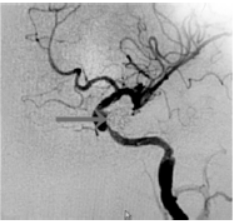
图8 术后造影提示动脉瘤完全闭塞(灰色箭头示动脉瘤位置)
2.讨论
颅内外伤性动脉瘤仅占全身性动脉瘤的1%,儿童却可高达20%~39%,发病原因可归纳为:①颅底骨折、异物刺入直接损伤颅内动脉;②间接损伤,脑组织移位,颅内动脉受到牵拉;③医源性损伤。其组织病理上可分为真性动脉瘤、假性动脉瘤、混合性动脉瘤及夹层动脉瘤四种。依靠明确外伤史、头颅CTA、MRA、脑动脉造影检查,外伤性动脉瘤诊断不难。主要需与先天性动脉瘤诊断相鉴别,外伤性动脉瘤一般多位于颅底颈内动脉海绵窦、前床突附近,或天幕边缘、大脑镰、浅表的脑动脉,先天性动脉瘤则常发生于脑动脉环周围血管分叉处。
该病例即位于颈内动脉海绵窦段。虽然目前有部分文献报道,部分儿童外伤性动脉瘤由于自发性血栓形成而自愈。但动脉瘤一旦破裂出血常导致严重后果,文献报道颅内外伤性动脉瘤常在伤后2~3周内破裂,破裂病死率可达到30%~40%,因此外伤性动脉瘤一经诊断,均需积极治疗,特别是动脉瘤形态不规则,复查过程中动脉瘤体积增大的患者。治疗方式有开放性手术及动脉瘤介入栓塞术。
开放性手术可包括开颅动脉瘤夹闭术、颈总动脉或颈内动脉结扎术后搭桥术等。目前血管内介入治疗技术十分成熟,不仅具有微创、术后恢复快、住院时间短等特点,而且可以避免开颅手术输血(儿童血量较成人少,少量出血即需要输血)、颅内感染等并发症,所以血管内介入治疗一般作为首选。但对于儿童而言,因各系统发育尚未成熟,射线对器官的损害,特别是对生殖系统的影响不可忽视,同时介入手术花费高,因此开放性手术也是备选方案,特别是对于家庭经济困难的患者。
3D打印技术可以打印出逼真的、精确的、可视化的模型,能全面、直观地显示脑动脉瘤及其与毗邻血管、颅骨的空间解剖结构关系,可以为手术方案制定提供帮助。开颅手术过程中可以帮助术者提供动脉瘤部位、方向、瘤颈大小、周围血管关系等信息,术前模拟手术时,预测手术风险,需要重点保护的结构,需要动脉瘤夹的大小及数目,在术中做到心中有数,从而降低手术风险,提高手术质量,缩短手术时间。
在血管内介入治疗过程中,3D打印所需数据来源于造影剂通过的部分,即血液流过的部分,所以3D打印的解剖模型的直径就是血管内径或者动脉瘤内径,不仅可以为弹簧圈的选择提供帮助,同样可以为支架大小的选择提供帮助。其次介入手术关键的步骤是微导管的良好塑形,3D打印出的动脉瘤解剖模型可以帮助微导管塑形,该病例治疗过程中即是一次性塑形成功,且栓塞过程中微导管十分稳定。缩短手术时间的同时提高了栓塞质量。特别适合于复杂动脉瘤及初学者。
在该病例中,患者因家庭经济困难,面对高昂的介入手术费且对于射线的担心,家属反复询问是否可选择开颅动脉瘤夹闭术,当把3D打印的动脉瘤与颅骨关系解剖模型(图6)呈现于患者家属面前,让其直观的观察动脉瘤部位,周围颅底骨质情况,告知因动脉瘤位置的特殊性,不适合开颅动脉瘤夹闭时,家属立刻对手术方式选择血管内介入治疗表示充分的理解。同时3D打印的解剖模型因其新颖性,家属充满好奇的同时也增加了对医疗机构的认可,因此3D打印在术前沟通中不仅可以为患者及家属提供直接、真实的病灶情况,提升他们对病情的理解程度,同时也增加他们对医务工作者的信任度,有利于医患沟通。国外的研究机构也证实3D打印模型有利于医生向患者及家属沟通及解释病情。
目前3D打印技术在临床使用受限的原因在于花费高,其原因在于:①大多数3D打印建模均采用Mimics research软件,价格高昂;②选择高质量3D打印机,进一步提高费用;③该技术未普及应用、医疗报销及收费标准均不明朗,使用患者少,人均花费自然高。但作为图像处理软件,3D-Slicer软件也是可选择的,不仅免费使用,其功能也可完全满足需求;笔者运用3D-Slicer软件建模,选择普通3D打印机打印模型,虽然不能对神经及血管进行染色区分,同时颅内精细结构显示差,但对于介入手术治疗微导管塑形方面,神经及微小血管的走行是不需要的,所以对于临床使用无明显影响。随着科技发展及3D打印技术的成熟与推广,笔者认为3D打印技术必然会形成一套规范收费体制,同时也将和普通影像学检查一样纳入医保范畴,最终得到医院管理者及患者的支持。
3D打印技术受限的第二个原因在于3D打印技术运用耗时,3D打印机打印一个模具一般需要5小时以上,部分模具打印甚至超过24小时,拷贝数据资料、建立计算机模型又需增加额外时间,对于急诊手术实用性差。但是使用者在建模过程中,可以通过对目标区域筛选剪切,尽可能去除不需要的部分,不仅缩短打印时间,还节约耗材。笔者打印动脉瘤模型时仅打印载瘤动脉近端及动脉瘤部分(如图7),打印时间基本控制在1小时以内,随着操作的熟练,时间还可以进一步缩短。例如滨州医学院技术熟练后,打印的脑出血模型在急诊手术中也实现了运用。
综上,3D打印技术对颅内动脉瘤手术方式的指导及医患沟通均具有重要意义,值得推广使用。对于普通医疗机构选择普通软件(3D-Slicer)、廉价打印机实现3D打印技术临床使用,也是值得推广的模式。
原始出处:
胡泽红,魏剑波,李冬华,李海龙.3D打印技术指导儿童外伤性颅内动脉瘤血管内治疗1例[J].四川医学,2019,40(05):546-548.



.jpg)


