脑损伤氧输送的优化策略
综述目的 缺氧和高氧都是继发性脑损伤的重要因素,应该避免,这是优化受损大脑氧输送的原则。这一理论基础,促使将氧合终点纳入神经重症的管理内容,特别是创伤性脑损伤患者。本综述旨在通过相关的生理学原理和临床数据,描述优化急性脑损伤患者氧合的临床策略。 最新发现
综述目的 |
缺氧和高氧都是继发性脑损伤的重要因素,应该避免,这是优化受损大脑氧输送的原则。这一理论基础,促使将氧合终点纳入神经重症的管理内容,特别是创伤性脑损伤患者。本综述旨在通过相关的生理学原理和临床数据,描述优化急性脑损伤患者氧合的临床策略。 |
最新发现 |
一项II期随机试验发现,改善氧输送的方案可缩短脑缺氧持续时间,并有降低严重创伤性脑损伤死亡率的趋势。最近发表的指导氧输送的临床方案,基于核心生理学原则:通过调节平均动脉压和颅内压、血液携氧能力和脑血管反应性来增加氧供;通过镇静、药物性昏迷和低温来降低氧需。 |
概要 |
尽管人们越来越重视将脑组织氧合作为复苏终点,但这些治疗方法中很多都是基于生理学原理,几乎没有可靠的临床证据来指导。临床医生必须注意到这一点,并对改善氧合的可能获益和相关风险进行权衡。 |
关键词 |
急性脑损伤;脑组织氧分压;高氧血症;神经危重症监护;氧输送 |
一、前言
对于急性脑损伤(ABI),即蛛网膜下腔出血(SAH)、颅内出血(ICH)、急性缺血性卒中(AIS)和创伤性脑损伤(TBI),优化氧输送是一项重要的优先考虑事项。严重ABI激活神经元内一系列的不良进程,导致兴奋性神经递质释放、蛋白酶激活、脂质过氧化、自由基产生,最终诱发细胞凋亡和坏死。这些级联反应是继发性脑损伤临床表现的基础,也是脑损伤神经系统预后恶化的主要驱动因素。特别是,氧失衡(即对于氧需而言,氧供过多或不足)可能通过多种机制诱发继发性脑损伤,ABI所有相关疾病预后更差。因此,促使以氧为基础的治疗目标,纳入ABI患者的治疗中。
传统上,ABI干预重点是颅内压(ICP),但控制ICP的策略并不总能保证最佳氧输送,而且有时可能会加剧大脑整体或局部的氧供需失衡。因此最近的临床算法,寻求结合目标ICP来优化氧输送。这是一个快速发展的研究领域,本文将专题阐述ABI患者氧输送优化策略,重点介绍指导临床治疗的基本生理学理论和最新证据。
要 点 |
•急性脑损伤后,高氧和低氧都是继发性脑损伤的重要因素,是需要避免的极端情况。 •可根据全身目标(如PaO2和SaO2/SpO2)和脑特异性目标(如脑组织氧含量、颈静脉血氧测定、脑微透析和近红外光谱)监测氧输送。 •优化受伤大脑的氧合,需要匹配氧供(例如通过控制动脉氧含量、脑灌注压和脑血管反应性)和氧需(例如,控制大脑代谢率)。 •最近的方案侧重于,管理颅内压的同时优化脑组织氧合。 •除了严重创伤性脑损伤外,这种模式在很大程度上仍有待研究,因此,“最佳”氧合策略仍不确定。 |
二、受损大脑氧输送:为何重要,如何(在哪)监测
尽管健康大脑只占总体重的2%,但接受了大约15%的心输出量(CO),脑组织血流速为700ml/min(或50-60ml/100g)。由于大脑能量储存很少,神经元依靠有氧代谢持续提供氧气来产生能量。临床上最能突出这种高度依赖性的情形,即脑血流(CBF)完全停止10秒内,意识可能会完全丧失。在脑血流持续减少的条件下,神经元氧提取量增加,以维持稳定的氧供;然而,这一过程在CBF低于25-30ml/100g/min时耗尽,此时神经元转化为无氧代谢,随之产生乳酸和氢离子。当流速为10-12ml/100g/ min时,钠-钾泵失效,神经传递停止。血流量进一步减少,会导致细胞死亡。
因此,氧优化策略需要维持脑氧供需之间的动态平衡。临床实践中这种匹配以全身和大脑特定的氧合目标为指导。通过动脉血气分析可以系统地测量氧,如氧分压(PaO2)或动脉血氧饱和度(SaO2),这些指标反映机体整体的氧合状态,但不是大脑氧供的直接标志。也可以通过脑组织氧分压(PbO2)监测仪在大脑水平进行测量,该监测仪可以在采样点的1mm3区域内测量游离溶解氧。各种导管可用于PbO2监测,包括Licox和Neurovent。通过钻孔直接插入脑实质,并且耐受性良好、准确。严重TBI患者PbO2<20mmHg是实施干预、改善氧合的常用阈值。指导脑氧合的其他策略包括:颈静脉氧饱和度(SjO2),置于颈静脉球内的探针,测算出氧输送与氧消耗的总体比率;脑微透析,可以测量脑组织中乳酸、丙酮酸和其他代谢物,并通过乳酸与丙酮酸比值表明供氧不足;最后,近红外光谱(NIRS)可以在前额无创测量距离皮肤表面约2厘米深度的脑氧饱和度。表1进一步详细地阐述了每种方法的技术要点、优点及其局限性。
对于上述每种采样方法,氧合指标都可用来指导氧供。表2列举了根据PaO2、PbO2、颈静脉球血氧测定、微透析和近红外光谱(NIRS)监测目标,得到的神经系统研究结果。
表1 氧测量方法概述
方法 |
采样方法 |
测量原理 |
优点 |
不 足 |
全身性指标 |
||||
PaO2监测 |
动脉血气(例如通过连续血样或留置动脉管路)实现 |
代表溶解在动脉血中的氧分压 |
易获得且成本低,易于解释,研究证据充足,有合理的证据指导氧供达到特定阈值 |
对脑氧不特异 |
SaO2/SpO2监测 |
通过动脉血气分析或(在SpO2的情况下)在甲床或前额上放置脉氧仪无创测量 |
代表氧和血红蛋白的比例 |
获取简单且成本廉价,易于解释,有SpO2的情况下可以无创获取 |
对脑氧不特异,SpO2在严重低氧血症、高铁血红蛋白血症和一氧化碳中毒的情况下不准确 |
PbO2监测仪 |
薄金属电极,可对脑白质局部1 mm区域内的溶解氧分压进行采样,通过与ICP监视器连接的钻孔插入或单独放置 |
反映氧供(通过血氧含量和灌注量)和氧耗的替代指标 |
越来越多的证据提示治疗性阈值,特别是严重TBI,将探针插入损伤区域,监测最严重区域的氧合,实时反映氧供和氧耗的变化 |
昂贵、反映局部小范围内氧标本,结果数值严重依赖于插入部位,不能代表整体脑氧合状态,需要技术和故障排除方面的专业知识,许多单位不具备,血肿和感染风险小 |
脑特异性指标 |
||||
颈静脉球血氧饱和度 |
导管逆血流插入颈内静脉,从颈静脉球处采集血液,间歇性或连续性监测 |
总体评估、间接反映大脑氧供、利用和摄取情况,颈静脉血氧饱和度降低表现为氧输送减少、需求增加(例如发烧或癫痫发作)或摄取增加 |
提供大脑氧平衡的“广角”视图; 实时反映氧输送和氧耗的变化 |
导管错位可能导致颅外血管采血不准确; 仅提供总体氧合指标,无法识别局部氧利用或输送障碍(局部损伤时氧气值可能正常); 需要许多技术和故障排除专业知识; 血肿和感染风险小 |
脑微透析 |
通过钻孔插入脑组织的双腔探针 (也可以独立放置),脑代谢物与第一个腔内灌流液混合,然后进入到第二个腔进行分析 |
来自细胞外间隙的代谢物,包括乳酸、丙酮酸、葡萄糖、谷氨酸和甘油; 乳酸:丙酮酸比值升高,或甘油和谷氨酸增加来预测脑缺血 |
将探针放置在局部缺血的高风险区域可以有针对性地进行治疗,一次可以采集多种代谢物 |
采样区域小,仅提供脑代谢和氧合状态的局部测量; 需要许多尚不具备的技术和故障排除专业知识;检测氧输送或氧耗急性变化的时间精准度有限; 血肿和感染风险小 |
近红外光谱 |
由一系列分布在头皮上的光发射器和检测器电极组成 |
测量氧合和脱氧血红蛋白在不同近红外波长下的相对吸收率,用于估计脑组织氧合状态的比例 |
无创测量; 良好的时间精准度 |
空间精准度有限;仅能检测浅表脑氧饱和度; 随着颅骨厚度增加、头皮血肿、脑内血肿、患者活动和环境照明过多时,不可靠 |
ICP,颅内压;PaO2,动脉氧分压;PbO2,脑组织氧;SaO2/SpO2,血红蛋白饱和百分比;TBI,创伤性脑损伤
表2 氧监测方式和疾病情况相关预后研究
方法 |
作者/年/n |
研究目标和结果 |
结论 |
创伤性脑损伤 |
|||
PaO2监控 |
Brenner等/2012/ n=1547 |
入院后24小时内PaO2与病死率及出院GCS的关系 |
首个24小时平均PaO2(>200mmHg) 高的患者,出院时死亡率和GCS低于PaO2 (<100mmHg)低的患者 |
Briain等/2018/ n =24 148 |
首个24小时内最差PaO2与住院死亡率之间的关系 |
严重低氧血症(PaO2<40mmHg)与住院死亡率增加有关,而高氧血症(PaO2>300mmHg) 与死亡率无关 |
|
PbO2监控 |
Martini等/2009/ n= 629 |
比较PbO2+ICP和单纯ICP,对资源利用和医院死亡率影响 |
与单纯ICP相比,PbO2+ICP组死亡率没有差异,但住院费用更高,功能独立性更低 |
Spiotta等/2010/ n=123 |
与单纯ICP管理比较,PbO2治疗后3个月的死亡率和GCS |
与单纯治疗相比,PbO2+ICP治疗后绝对死亡率相差19.6%。GCS明显改善(分别是64.3%和39.6%) |
|
Okonkwo等/ 2017/n=119 |
PbO2+ICP方案与单独ICP方案进行比较 |
PbO2+ICP管理方案将脑组织缺氧时间减少66%,缺氧深度下降72%。PbO2组GOS-E、DRS评分较ICP组有改善趋势 |
|
颈动脉球血氧测定 |
Robertson/1993/ n=116 |
颈静脉去氧饱和对损伤后3个月死亡率和GOS的影响 |
无去氧饱和(定义为SjO2<50%)、一次发作和多次发作时,3个月死亡率分别为18%、46%和71% |
Cormio等/1999/ n=450 |
观察SjO2升高对3个月和6个月GOS的影响 |
SjO2>75%的患者与SjO2在56%-74%之间的患者相比,CBF显著增加,预后更差 |
|
Struchen等/ 2001/n=184 |
脑血流动力学多项指标对伤后1、3、6个月GOS和DRS的影响 |
SjO2发作次数和持续时间<50%,与1、3和6个月较差的GOS、DRS独立相关 |
|
脑微透析 |
Timofeev等/ 2011/n=97 |
检查CPP扰动对包括L/P比在内的各项指标的影响 |
在自我调节受损、CPP降低和颅内压较高的情况下,观察到L/P比值更高 |
近红外光谱 |
Kirkpatrick等/ 1995/n =14 |
与SjO2、颅内压和全身氧合的变化比较, 评价NIRS血流动力学的变化情况 |
在97%的情况下,CPP变化与NIRS信号变化相关,而在SjO2的情况下,这一比例为53%,与颅内压有关的比例为26%,与周围氧有关的比例为21% |
蛛网膜下腔出血 |
|||
PaO2监控 |
Rincon等/2014/ n= 2894; SAH n=936) |
探讨SAH、ICH和AIS患者血氧水平与住院死亡率的关系 |
在SAH亚组(占总队列的32%)中,与PaO2 60-300mmHg(OR 2.5;95%CI 1.7-3.3)和PaO2>60mmHg(OR 2.0;95%CI 1.3-2.5)相比,PaO2>300mmHg住院死亡率更高 |
Yokoyama等/ 2019/n=196 |
评估ICU入院24小时内早期高氧血症与神经系统预后的关系 |
93.4%的患者出现高氧血症(定义为PaO2>120mmHg),但与总体队列死亡率的增加无关 |
|
PbO2监控 |
Bogossian等/ 2021/n=163 |
PbO2指导治疗对非创伤性蛛网膜下腔出血患者神经学预后的影响 |
与仅根据ICP治疗的患者相比,接受PbO2指导组在6个月后神经学结局有所改善。通过PbO2监测,住院死亡率没有改善 |
Chen等/2011/ n=19 |
检测重度SAH患者颅内压正常和异常时脑缺氧的发生率 |
在颅内压正常的样本中,共有145个样本(80.6%)有轻度脑缺氧(定义为PbO2 11-20mmHg),118个样本有重度脑低氧(定义为PbO2<10mmHg) |
|
颈动脉球血氧测定 |
Heran等/2004/ n=10 |
SjO2增加是否可以检测临床前血管痉挛 |
在有临床血管痉挛的患者中, 4/10在出现临床缺陷前24小时脑氧摄取率升高,而没有血管痉挛的患者脑氧摄取率没有变化 |
脑微透析 |
Sarrafzadeh等/ 2002/n =97 |
蛛网膜下腔出血患者脑代谢参数变化的时程研究 |
在83%有迟发性缺血性神经功能障碍的患者中,脑缺血代谢特征的变化在临床缺血发作之前就发生了 |
近红外光谱 |
Ekelund等/1998/ n=14 |
SAH血管痉挛患者TCD血流速与NIRS的相关性 |
TCD平均血流速与NIRS的总体相关性显著(r=-0.62;P<0.01)。所有平均血流速>120cm/s的患者NIRS均<60% |
卒中(急性缺血性或出血性) |
|||
PaO2监控 |
Rincon等/2014/ n =2894 (ICH组n=1404, AIS组n=554) |
探讨SAH、ICH和AIS患者血氧水平与死亡率之间的关系 |
在脑出血患者(占总队列的49%)中,PaO2>300mmHg与PaO2 60-300mmHg相比,住院死亡率更高(OR 1.3;95%CI 1.03-1.7) |
Fallenius等/ 2016/n=3033 |
脑出血患者早期高氧分压与6个月死亡率的关系 |
高氧分压(定义为入ICU初始24小时内PaO2>150mmHg)与6个月死亡率之间没有独立关联 |
|
Lo´pez 等/2019/ n=333 |
高氧血症对AIS患者血栓摘除术后90天磁共振波谱的影响 |
高氧血症(定义为PaO2>120mmHg)与MRS>3(OR 2.27;95%CI 1.22-4.23)与90天后功能不良几率较高相关 |
|
PbO2监控 |
Allen等/2011/ n=2 |
PbO2监测对儿童缺血性卒中的安全性和作用 |
观察到低氧(定义PbO2小于20mmHg)发作多次,与其他测量参数的同时异常无关 |
颈静脉球血氧测定 |
Keller等/2002/ n=10 |
评价颈静脉血氧饱和度预测严重脑梗塞预后的临床价值 |
在总共101次的颅内压和SjO2记录中,只有两次SjO2值低于缺血临界阈值(SjO2<50%),表明在脑损伤中确定的缺血阈值,可能不会在缺血性卒中时出现 |
脑微透析 |
Pinczolits等/ 2017/n=18 |
评估恶性半球卒中后神经元代谢物浓度与扩散除极之间的相关性 |
随着谷氨酸浓度的升高,可以看到更多的扩散去极化和簇状去极化 |
近红外光谱 |
Giacalone 等/ 2019/n=47 |
大血管闭塞患者、再通患者和对照组之间,NIRS测定的血氧饱和度是否存在差异 |
与对照组相比,大血管闭塞患者的去氧血红蛋白浓度更高。再通患者缺血区的去氧血红蛋白浓度持续升高 |
AIS,急性缺血性卒中;CBF,脑血流;CI,可信区间;CPP,脑血流;DRS,残疾分级;GCS,格拉斯哥昏迷评分;GOS,格拉斯哥预后评分;GOS-E,格拉斯哥预后评分扩展;ICH,颅内出血;ICP,颅内压;L:P,乳酸/丙酮酸比率;MRS,改良Rankin评分;NIRS,近红外光谱;OR,优势比;PaO2,动脉血氧分压;PbO2,脑组织氧含量;SAH,蛛网膜下腔出血;SjO2,颈静脉血氧饱和度;TBI,脑外伤;TCD,经颅多普勒
三、急性脑损伤氧输送优化策略
通过控制脑氧供和氧耗的每个决定因素,可以优化氧输送。脑氧供依赖于动脉血氧含量(CaO2)、脑灌注压(CPP)和脑血管反应性,而氧耗主要依赖脑氧代谢率(CMRO2)。另一个需要考虑的因素是弥散性损伤,微血管塌陷、血管周围水肿和内皮细胞肿胀,限制了神经元的氧利用,这种现象在创伤性脑损伤中发生,在心脏骤停患者中最近也有发现。
动脉血氧含量(CaO2)与血红蛋白水平(Hb)、血红蛋白饱和度(SaO2)百分比有关,与动脉血氧分压(PaO2)有较小的关系,总结如下式:
CaCO2(ml/100ml)=(1.34×Hb×SaO2)+(PaO2×0.003)
同时,CPP取决于体循环平均动脉压(MAP)和ICP,由两个值的差值得出:
CPP(mmHg)=MAP-ICP
脑血管反应性依赖于动脉血二氧化碳分压(PaCO2),PaCO2升高导致脑血管舒张,PaCO2降低导致脑血管收缩。当PaCO2在20-80mmHg范围内时,PaCO2每增加1mmHg,CBF就会增加约3%。脑血管反应性也被低氧血症所抑制,当PaO2降至50-60mmHg以下时,脑血流显著线性增加(PaO2处于生理水平时脑血流几乎不变)。
CMRO2依赖于细胞活动,可因发烧、癫痫或拟交感等因素而增加,并可因镇静或体温过低等因素而减少。图1讨论了与氧供和氧耗相关的每一个因素,并简要说明了它们的重要性。随后讨论了利用上述关系优化氧输送的策略。
3.1动脉血氧含量
尽管目前还没有强有力证据来指导特定血红蛋白目标的选择,但是通过提高血红蛋白的水平、增加动脉血氧含量,理论上可以改善向受伤大脑的氧输送。两项针对重症护理从业人员的国际调查发现,急性脑损伤输血的血红蛋白阈值是非常不统一的:在一项调查中,超过50%的从业人员认为TBI、SAH和中风患者的血红蛋白水平高于80g/l时需要输血。第二项调查发现,输血阈值按表现的敏锐度计算在70-100g/l之间变化,超过50%的参与者将低PbO2、CPP和CBF列为促使决定输血的最重要生理因素。
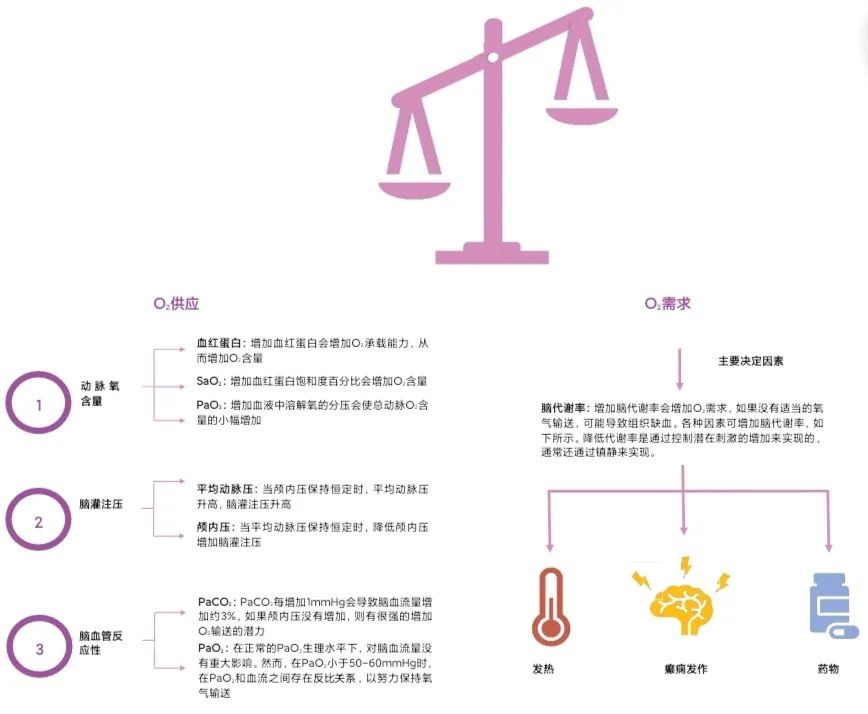
图1脑氧供需的决定因素
在TBI患者中,一项随机临床试验(RCT)研究了促红细胞生成素和两个血红蛋白输血阈值(70g/lVS.100g/l)效果,发现在损伤后6个月,组间神经预后没有差异,而高阈值组的血栓栓塞并发症增加。另一项正在进行的RCT,根据限制性(<70g/L)和自由性(<100g/l)输血目标,比较中重度颅脑损伤患者神经系统预后(NCT03260478)。另一项随机对照试验,即SAH患者比较输血阈值小于80g/L与小于100g/L的研究,也正在进行(NCT03309597)。迄今为止,还没有RCT评估过脑出血或AIS患者的输血阈值。为了平衡现有证据,最近一份指南建议,在严重TBI患者输血时,将血红蛋白低于90g/L并伴脑组织缺氧(即PbO2<20mmHg)作为改善氧合的最终措施。这个建议是否应该更广泛地应用到其他ABI人群,尚不得知,在获得进一步证据之前,合理的临床策略是,血红蛋白低于70g/l时输血,同时仔细考虑PbO2低水平时,血红蛋白70-100g/l时的输血获益。
动脉氧含量也可通过增加PaO2来增加,例如高压氧。在II期临床试验中,与常规治疗相比,重度TBI接受1.5个大气压高压氧及随后常压高氧治疗,6个月时颅内压(ICP)更低,氧化代谢标志物改善和神经系统结局更好。蛛网膜下腔出血、肺原位腺癌(AIS)和临床前模型的脑出血患者中也进行了高压氧研究,均能看到结局获益(可能是PaO2增加以外的因素造成的)。然而尽管有这些结果,目前高压氧的证据仍较弱,但应该视作ABI患者的实验性方法。
3.2脑灌注压
CPP可以通过控制平均动脉压(MAP)或颅内压(ICP)来调节。由于MAP是心率、每搏量和全身血管阻力的产物,可以进一步控制这些因素,以优化脑灌注压(CPP),进而优化PbO2。目前,严重TBI指南建议将CPP维持在60-70mmHg。考虑到这一总体目标,可以通过静脉输液提高液体反应患者的每搏量。合理使用升压药物可增加全身血管阻力。请记住,更高的升压药剂量可能通过增加脑血管阻力来增加氧合。如果心动过缓降低MAP,则应纠正(例如,有永久性起搏器的患者使用变时剂或提高起搏频率)。这些策略应注意既往合并症(如心衰)或致命性急性脑损伤(如神经源性肺水肿、应激性心肌病),可能会限制其使用。
对于接受机械通气的患者,还必须注意优化通气方式,以尽量减少CPP、ICP和PbO2的不良影响。过高的呼气末正压(PEEP)可能会降低前负荷和每搏量,进而导致MAP和CPP降低。当低血容量患者使用高PEEP时,这些影响会放大,适当情况下可在增加PEEP之改善容量状态。PEEP还通过Starling机制对ICP产生复杂多变的影响;一般策略是保持头部抬高,减少PEEP对ICP的影响(将PEEP对ICP的影响降至最低),并设置PEEP低于ICP水平。为了避免上述血流动力学和颅内影响,人们可能倾向于尽量降低PEEP,但这是不可取的:PEEP改善肺泡复张和V/Q匹配,从而改善全身氧合和PbO2。起步阶段,对于有ABI且不考虑ICP升高的患者,应将PEEP设定在与无ABI相同的水平。而对于急性脑损伤和ICP高的患者,仔细调整PEEP,在ICP和相关参数(如MAP,CPP,PbO2)之间进行优化,取得平衡。
控制ICP的策略包括保持床头抬高30°,确保足够颈静脉引流,通过脑室引流排出脑脊液,以及进行渗透治疗。去骨瓣减压术是最后的选择。对于给定MAP,通过上述措施降低ICP可以改善CPP,通常也可以改善PbO2。最近一份关于严重TBI患者颅内压治疗的共识指南,就这些治疗的顺序提出了建议。
3.3脑血管反应性
PaCO2介导的脑血管反应性原理,可以用来优化脑血流量和PbO2。在接受机械通气的患者中,认识到ICP影响的同时,可以谨慎地调整呼吸频率和潮气量来控制PaCO2。在BOOST-II试点试验中,为了改善PbO2,PbO2小于20mmHg和ICP小于20mmHg的患者,允许将PaCO2提高到大于45mmHg。最近一项关于重度TBI患者PbO2和ICP管理的指南,允许PaCO2升高到45-50mmhg,作为正常ICP情况下改善PbO2的最后一项选择。在分级较差的SAH和迟发性脑缺血患者中,短时间且可控的PaCO2升高可改善CBF和PbO2。然而,PaCO2指导的PbO2优化仍然是一种实验性策略,可能会对ICP产生显著影响;如果没有直接的PbO2和ICP监测仪(没有监测,滴定到终点和发现危害可能是困难的),一般也不应该尝试。
3.4脑栓塞
脑代谢是脑耗氧量的主要决定因素。CMRO2通常与脑血流紧密耦合,降低CMRO2会降低脑血流和颅内压。如果维持全身MAP,可能会改善CPP,从而改善氧输送。临床实践中,减少CMRO2最常见方法是镇静,常用药物包括丙泊酚、苯二氮卓类药物和巴比妥类药物。CMRO2也可以随着温度降低而降低。温度每降低1℃,CMRO2和CBF就会减少7%,而在27℃时,CBF几乎减半。在正在进行的BOOST-III试验中,将温度降低到35-36℃或32-35℃,将作为保守治疗后ICP升高和PbO2低患者的更高级别措施(NCT03754114)。因此在临床实践中,当ICP也很高时,可以考虑控制性低温来改善PbO2,但需认识到这种方法尚未得到广泛验证。
四、优化氧输送,同时控制颅内压
临床实践中,PbO2优化并不是一个孤立的最终目标,而是综合监护计划的一部分,其他临床目标也要同时解决,其中最重要的是目标ICP。目前三个主要的RCT正在进行,重症TBI患者,与单纯ICP指导治疗相比,PbO2和ICP联合是否改善预后(NCT03754114,NCT02754063,CTG1718-05)。然而在这些结果可用之前,一种同时优化PbO2和ICP的实用算法已经提出。该算法针对不同水平的PbO2和ICP提供了一种逐步实施各种治疗的方法。基于该算法和其他相关生理原理的实用建议汇总在图2中,需要注意的是,这些建议仅针对TBI,可能不适用于其他急性脑损伤状态。

图2如本文所述,可以通过呼吸、神经、心脏和一般危重症干预措施优化氧耗或氧供。ABI,急性脑损伤;CPP,脑灌注压;ICP,颅内压;MAP,平均动脉压;PaCO2,动脉血二氧化碳分压;PaO2,动脉血氧分压;PbO2,脑组织氧;PEEP,呼气末正压;TBI,创伤性脑损伤
五、结论
在神经危重症护中进行氧监测的前提很简单:如果能密切跟踪氧输送,可能会减少因缺氧或高氧引起的继发性脑损伤,然而这种方式仍有明显局限。改善氧合的治疗并非没有风险:CPP增强可能额外增加液体和血管升压药物;输血有感染和炎症风险;侵入性氧监测设备(如PbO2,颈静脉血氧监测)需要额外技术和故障排除技术,在许多单位可能无法具备。此外,增加氧输送通常不能解决氧弥散和利用方面的潜在限制,这些限制可能会阻止受伤的大脑使用氧。另一方面,目前神经危重症监护的氧供措施,主要源于小型生理学研究和具有混杂结局的回顾性观察数据。这种异质性可能反映了不同疾病之间氧代谢和利用的重要差异,因此“一刀切”可能不合适。因此,在获得更可靠的数据之前,本文讨论的改善氧输送的策略在使用时应考虑其局限性,且不应放弃更高质量的建议。






