乳腺癌最新研究概览(男性乳腺癌专栏)
美国临床肿瘤学会(ASCO)年度会议将在2021年6月4日至8日举行,国内外诸多顶级研究成果即将公布。在大会揭幕之前,已有科学人员开始宣布临床研究摘要以及报告的计划。梅斯医学将持续关注并报道学术亮点,分享给各位同道。
美国临床肿瘤学会(ASCO)年度会议将在2021年6月4日至8日举行,国内外诸多顶级研究成果即将公布。在大会揭幕之前,已有科学人员开始宣布临床研究摘要以及报告的计划。梅斯医学将持续关注并报道学术亮点,分享给各位同道。
乳腺癌专题汇总:
ASCO 2021:摘要概览与展望11 |乳腺癌最新研究概览(浸润性乳腺癌专栏)
ASCO 2021:摘要概览与展望10 |乳腺癌最新研究概览(三阴性乳腺癌专栏)
ASCO 2021 :摘要概览与展望8 | 乳腺癌最新研究概览(男性乳腺癌专栏)
1.275例男性乳腺癌(BC)组织(TBx)和液体(LBx)活检的综合基因组分析(CGP),与女性队列(FBC)的比较分析和治疗考虑
背景:
男性乳腺癌占所有乳腺癌的1%,而且常常在晚期被诊断出来,这可能导致更高的死亡率。由于这种诊断的罕见性,关于基因组改变和癌症易感基因(CSG)的流行率的数据有限。我们旨在全面描述男性BC的基因组学,并将其与不同亚型的FBC队列进行比较,以提供对肿瘤生物学和靶向治疗机会的洞察力。
方法:
基础医学部(FM)使用基于混合捕获的CGP对275名男性BC TBx或LBx进行了测序。TBx和LBx都被评估为所有类别的基因组改变(GA)。组织学亚型、受体状态和活检部位均从病理报告中提取。有7个病例同时有TBx和LBx的配对样本。已知受体状态的男性BC TBx队列(n = 253)与FBC队列(n = 2855)进行了比较。比较了5个乳腺CSG(ATM/BRCA1/BRCA2/CHEK2/PALB2)的突变流行率及其相关的基因组LOH(gLOH)值。
结果:
在男性BC中,亚型分布为。ER+/HER2- n = 210(83%),ER+/HER2+ n = 22(9%),TNBC n = 20(8%)。与ER+/HER2+ FBC相比,ER+/HER2+男性BC病例的ERBB2 SV(22.7%对0.62%,P<0.0001)、PIK3CA(68.2%对34%,P=0.01)、MDM2扩增(36%对4%,P<0.0001)和GATA3(36.6%对6.2%,P=0.0002)的比率更高。在ER+/HER2-队列中,男性BC在BRCA2(13.8%对5.3%,p < 0.0001)和GATA3(26%对15%,p = 0.0004)方面有更多的改变,在TP53和ESR1方面的改变较少(p < 0.0001)。28.6%的男性BC对16.6%的FBC(p = 0.004)在5个CSG中的一个有一个或多个变异,可能是种系来源,男性BC对FBC的BRCA突变比例更高(17.5%对9.9%,p = 0.0006)。在配对的男性BC Bx中,我们看到了基因组的异质性,其中一个病例显示了5个独特的ESR1 alts和一个PIK3CA SV,这是LBx与TBx同时进行的。我们看到了耐药性的证据,有一个共同的BRCA1改变和几个LBx特有的逆转突变,以及一个LBx中相隔547天的一对纵向的独特ESR1、PIK3CA和MTOR突变。
结论:
尽管男性和女性BC有一些共同的改变,但该研究揭示了潜在的重要发现,这些发现可能解释生物学差异并提供治疗机会。尽管HR+/HER2+男性BC很少见,但值得注意的是与ERBB2 SV、PIK3CA SV和GATA3 SV的共同突变增多,这可能与较差的预后有关,但也许允许更多的新组合。ESR1突变在ER+/HER2-FBC中似乎更常见,这反映了男性BC使用芳香化酶抑制剂与他莫昔芬的治疗。TP53突变在所有FBC亚型中更为常见。BRCA2突变和其他潜在的种系CSG变异在男性BC中更常见,这表明PARP抑制剂有机会。LBx发现了TBx中没有的额外生物标志物和抗性突变。
详情参见:Comprehensive genomic profiling (CGP) of 275 male breast cancer (BC) tissue (TBx) and liquid (LBx) biopsies: Comparative analysis to a female cohort (FBC) and therapeutic considerations.
DOI:10.1200 / JCO.2021.39.15_suppl.539
2.考察男性乳腺癌的种族差异
背景:
男性乳腺癌(MBC)约占所有乳腺癌的1%。目前还没有对男性乳腺癌的种族差异进行研究。
方法:
在一个大型综合医疗服务系统内,对2010年1月1日至2018年12月31日期间被诊断为乳腺癌的所有成年女性和男性患者进行了研究。进行双变量分析,研究与乳腺癌相关死亡率相关的临床和人口统计学因素。我们对仅有MBC组(数据期为01-01-2010至12-31-2019)进行了更详细的病历审查,利用双变量(t检验、单因素方差分析)分析评估按种族分层的平均治疗时间(从诊断到手术、手术到化疗、手术到放疗)。
结果:
评估了32848名女性乳腺癌和226名MBC患者;MBC患者占所有乳腺癌患者的0.63%。在男性和女性之间,种族没有统计学上的显著差异,总体分布为62%的白人、19%的亚洲人、8%的黑人和11%的西班牙人。据我们所知,这是迄今为止规模最大、种族最多样化的MBC患者样本。与女性乳腺癌患者相比,诊断时的MBC患者年龄明显偏大(p <.0001),更肥胖(p < 0.0018),根据Charlson并发症指数(CCI),病情更严重(p < 0.0001)。与女性(12.5%)相比,男性更可能被诊断为晚期(19.2%)(p = 0.0037)。在平均5年的随访中,与女性乳腺癌患者(12.0%)相比,MBC的总体死亡率(23.0%)在统计学上明显更差(P < 0.0001)。此外,男性的乳腺癌相关死亡率(8.1%)明显高于女性(4.5%)(P = 0.0124)。在仅对MBC的分析中,诊断时的阶段不受患者种族的影响。亚裔和白人MBC患者从诊断到手术的平均时间最短(分别为27天和29天),而西班牙裔MBC患者到手术的时间最长(46天)。黑人MBC患者术后接受化疗的平均时间最短(39天),而亚洲MBC患者接受化疗的时间最长(50天)。在存活率方面,黑人和亚裔患者最不可能接受乳房X光检查(分别为33.3%和43.3%),而白人和西班牙裔MBC患者则为52%和50%。最终,13%的亚裔和11%的西班牙裔MBC患者死于乳腺癌,而黑人和白人MBC患者分别为6.7%和6.2%。
结论:
虽然没有发现MBC患者中不同种族的死亡率有统计学上的显著差异,但该研究结果表明,非白人患者的治疗时间更长,生存期检查更少,与疾病相关的死亡率比白人患者更差。未来的研究可以阐明这些种族的不平等,使患者亚群之间的乳腺癌治疗更加公平。
详情参见:Examining racial disparities in male breast cancer.
DOI:10.1200/JCO.2021.39.15_suppl.6555
3.评估BRCA检测的指示性恶性肿瘤的遗传推荐中的性别差异
背景:
肿瘤抑制基因BRCA1和BRCA2分别于1990年和1994年被发现,其突变与遗传性乳腺癌-卵巢癌综合症(HBOCs)有关。这些突变的发现导致了对高危患者人群及其家庭成员的筛查。有BRCA1或BRCA2突变的妇女通常被建议进行预防性的双侧乳房切除术和卵巢切除术,以减少她们未来的癌症风险。虽然最初的发现大多集中在女性的癌症上,但研究表明,BRCA突变会增加其他癌症的风险,如前列腺癌和胰腺癌,这些癌症也会影响男性。以前的研究表明,在HBOC基因检测中,男性接受癌症基因检测的可能性是10:1的差距所驱动的三倍。这被认为是由于缺乏关于HBOC检测重要性的信息以及健康方面的社会角色。我们想评估男性与女性相比,在BRCA检测中潜在的性别差距的大小。
方法:
这是一项经IRB批准的单中心回顾性研究,旨在评估转诊到遗传学部门进行BRCA检测的比率。符合条件的患者有个人癌症史,符合NCCN建议的BRCA检测标准。对卵巢癌、45岁及以下的女性乳腺癌、60岁及以下的女性三阴性乳腺癌、转移性前列腺癌、2017年以来就诊的所有男性乳腺癌以及2019年以来的胰腺癌患者进行了图表审查。基因检测的转诊率是主要结果,通过Chi-Square检验对各组进行了比较。
结果:
1320名患者被纳入研究,其中664名男性和656名女性。128/664(19.3%)的男性被转介到遗传学筛查,而女性为527/656(80.3%)(P <.001)。此外,42/128(32.8%)被转诊筛查的男性没有完成基因筛查,而女性为72/527(13.7%)(p <.001)。共有62/541(11.5%)完成筛查的患者有BRCA1或BRCA2突变。
结论:
在我们的研究中,尽管有NCCN的建议,但男性因原发性癌症而被转诊进行BRCA检测的比例明显低于女性。此外,即使转诊,男性不完成基因筛查的可能性也是两倍以上。随着个性化医疗继续推动更多的治疗选择,遗传学和肿瘤学的整合将继续增长。缩小这种性别差距不仅对家族性筛查很重要,而且对治疗也有影响,因为在转移性前列腺癌和胰腺癌中,具有种系BRCA突变的患者有资格使用聚ADP核糖聚合酶(PARP)抑制剂(如奥拉帕利)。需要进一步的质量改进措施,以便通过加强对男性BRCA检测重要性的教育来缩小这一差距。
详情参见:An evaluation of gender discrepancies in genetic referrals for BRCA testing for indicated malignancies.
DOI:10.1200/JCO.2021.39.15_suppl.10584
4.乳腺癌中的性别差异:美国退伍军人事务部的一项基于人群的研究
背景:
在过去的几十年里,乳腺癌的死亡率有所提高,但是仍然存在着巨大的性别差异,男性患者的总体生存率较低。最近的研究发现,尽管对年龄和其他临床因素进行了调整,但男性乳腺癌(MBC)的死亡率仍有增加,因此有必要对MBC的筛查和治疗模式进行评估。在退伍军人群体中,MBC的生存趋势还没有被研究过。
方法:
在国家VA癌症立方体登记处确定了2000-2018年的男性和女性乳腺癌病例。共确定了1511例MBC和8081例女性乳腺癌(FBC)。已获得IRB的批准。统计显着性设置为0.05,显着性结果标有星号(*)。
结果:
我们的数据显示,在研究期间,每年新增的MBC病例数保持稳定,而FBC病例每年增加13.6*。高加索人和非裔美国人(AA)患者的种族分布在两组中是相当的。FBC的发病率高峰在50-60岁之间,而MBC的发病率高峰在70岁以上。与女性相比,男性更有可能出现在疾病后期(III期和IV期),(26.94% vs 13.8%)*。与女性患者相比,他们在发病时的表现状况(ECOG 3或更高)也更差,(3.72% vs 1.32%)*。下表总结了生存特征和接受的第一个疗程的情况。我们的研究结果显示,男性在早期和晚期疾病中,以及在高加索和AA种族中的5年生存率都比较差。在比较50岁以上的MBC患者时,这种不良的生存率差异仍然存在,但在比较两组中较年轻的子集时则没有。这些发现表明,MBC的总体不良生存率可能与发现较晚、发病时年龄较大、随后合并症增多和表现不佳有关。
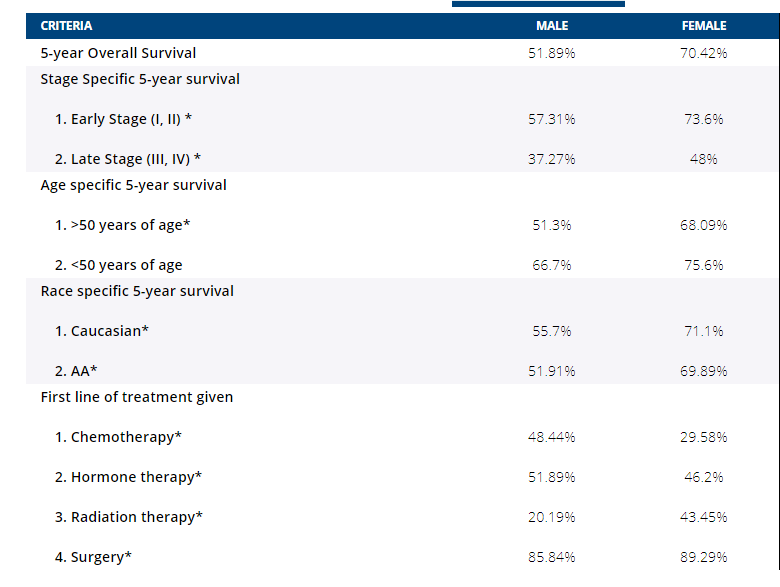
结论:
与FBC相比,MBC患者的疾病阶段较晚,总体生存率较差。当按年龄、种族和发病时的阶段进行分层时,这种生存差异仍然存在。这些结果意味着男性可能没有充分利用筛查,以及男性和女性乳腺癌的临床和病理行为的差异。
详情参见:Gender disparity in breast cancer: A population-based study in the U.S. Department of Veterans Affairs.
DOI:10.1200/JCO.2021.39.15_suppl.e12549
这是一条正在持续更新中的专栏,请注意保存收藏此专栏~
更多内容关注梅斯医学ASCO专题页:https://meeting.medsci.cn/ASCO2020
参考来源:https://meetinglibrary.asco.org/results?meetingView=2021%20ASCO%20Annual%20Meeting



.jpg)


